Кератит, или воспаление роговицы — группа офтальмологических заболеваний, которые могут осложниться помутнением роговой оболочки и снижением зрения. Их вызывают различные факторы: от аллергической реакции и легкой травмы до системной инфекции. Далеко не всегда воспалительный процесс на роговице завершается легко и без последствий: примерно в трети случаев болезнь осложняется язвенным процессом и требует лечения с применением микрохирургических методов.
Почему возникает воспаление
Большая часть негнойных воспалений роговицы имеет инфекционное происхождение. Более 70% всех поставленных диагнозов связаны с активностью вирусов.
Наиболее распространенными возбудителями кератита этого типа считаются:
- вирус простого и опоясывающего герпеса;
- аденовирусы (этот вариант чаще обнаруживается у детей);
- вирусы кори и ветрянки.
В случае если воспалилась роговица глаза и в конъюнктивальном мешке присутствует гнойный экссудат, причиной патологии служит неспецифическая или специфическая бактериальная инфекция. К возбудителям этой группы относятся:
- неспецифические бактерии — пневмококки, стрептококки и стафилококки, синегнойная и кишечная палочки;
- простейшие — клебсиелла и протей;
- специфические бактерии и простейшие — возбудители туберкулеза, сифилиса, малярии, хламидии, гонококки и сальмонеллы.
В отдельную группу вынесены воспаления, вызванные активностью амеб рода Acanthamoeba. Они вызывают наиболее тяжелые поражения роговицы и глубоко расположенных структур глаза. Такие инфекции характерны для людей с нарушениями зрения, использующих контактные линзы. У них же распространено кандидозное, то есть грибковое воспаление роговой оболочки.
Для воспаления не обязательно должна присутствовать инфекционная составляющая. В ряде случаев патология развивается вследствие:
- аутоиммунных реакций на фоне поллиноза, приема некоторых лекарств или глистных инвазий, ревматоидном артрите и синдроме Шегрена;
- интраоперационных последствий или осложнений на фоне воспаления слизистых оболочек глаза, слезного мешка и канальцев, сальных желез или ресничных фолликулов;
- эндогенных влияний — продолжительного дефицита витаминов группы В, А, С, общего снижения иммунитета или хронических системных заболеваний, сопровождающихся нарушением обмена веществ (подагра, диабет и т.д.).
Также в офтальмологии зафиксировано воспаление роговицы вследствие интенсивного воздействия ультрафиолета. В этом случае речь идет об отдельном диагнозе — фотокератите.
Основные симптомы
Для воспаления роговой оболочки любой этиологии и степени характерно появление общих симптомов, объединенных понятием роговичный синдром:
- режущих и жгучих болей в глазу;
- интенсивного слезотечения;
- блефароспазма (непроизвольная реакция смыкания век даже без наличия раздражителей);
- непереносимости яркого света;
- ощущения присутствия под веком инородного тела;
- снижения остроты зрения с сохранением способности различать очертания и цвет предметов, их расположение в пространстве.
Появление перечисленных явлений обусловлено раздражением рецепторов на роговице инфильтратом, выделяемым тканями в ответ на повреждение. Он же снижает прозрачность оболочки глаза. При неинфекционном и вирусном воспалении экссудат бесцветный или сероватый, так как в нем преобладают лимфоидные агенты. Инфекционные кератиты сопровождаются выделением желтого или зеленоватого экссудата. Такое окрашивание обусловлено скоплением в нем лейкоцитов и гнойного отделяемого.
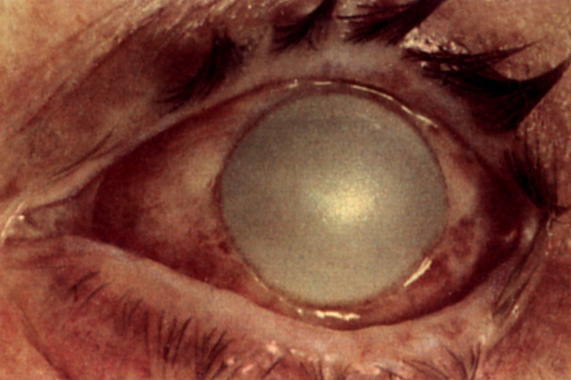
По мере развития болезни на месте воспалительного очага может сформироваться поверхностная эрозия, которая при отсутствии лечения трансформируется в глубокую язву. Внешне такие формирования выглядят как локализованный дефект с округлым или слегка неровным краем, серым дном и скоплением в ней экссудата. После заживления на месте язвы остается мутное пятно — бельмо.
Важно! Вместе с воспалением роговицы у 50-70% больных наблюдаются сопутствующие воспалительные процессы: конъюнктивит, склерит, увеит и другие.
Диагностика
Когда воспалилась роговица глаза, важно не только подтвердить кератит, но и обнаружить причину его развития. Для этого офтальмологи проводят комплексную диагностику. На начальном этапе используют инструментальные методы, позволяющие дифференцировать кератит с конъюнктивитом и другими схожими с ним недугами:
- биомикроскопическое исследование глаза для оценки характера и размеров очага поражения;
- оптическую или ультразвуковую пахиметрию для определения толщины роговой оболочки;
- эндотелиальную или конфокальную микроскопию для определения глубины эрозий и язв, а также степени распространения воспаления на слои оболочки глаза;
- компьютерную кератометрию для установления кривизны роговицы;
- кератотопографию для установления изменений рефракции;
- флюоресциновую пробу для выявления эрозий и язвенных очагов на роговице.
Для установления причин воспалительного процесса врач проводит осмотр и сбор анамнеза, чтобы выяснить, какие заболевания перенес больной в последние 1-3 месяца. Параллельно с этим проводится лабораторное исследование материалов, взятых с поверхности роговицы и конъюнктивы:
- бактериологический посев для выявления специфических и неспецифических инфекций;
- цитологическое исследование соскоба с эпителия конъюнктивы и роговичного слоя;
- ПЦР, ИФА и другие высокотехнологичные анализы, выявляющие антитела к паразитам и возбудителям специфических инфекций;
- туберкулиновые пробы.
При отсутствии положительных результатов лабораторных исследований проводят аллергологические пробы.
Лечение
Неинфекционные и инфекционные формы кератита требуют длительного стационарного лечения. В среднем на полное восстановление роговицы и устранение причин заболевания уходит от 2 до 4 недель. Основу терапии составляют консервативные методы, преимущественно медикаментозное лечение. Препараты назначает офтальмолог, при необходимости к процессу привлекаются специалисты других медицинских направлений: фтизиатры при туберкулезном происхождении кератита, аллергологи и иммунологи при неинфекционных формах заболевания, венерологи при обнаружении специфических микроорганизмов и т.д.
Какими группами препаратов лечат воспаление роговицы:
при вирусной форме кератита — препараты интерферона и ацикловир в форме местных инстилляций, закладывание мазей с ацикловиром под веко, пероральный прием иммуномодуляторов (Левамизол и его аналоги);
- при бактериальных формах кератита — закапывание в глаз капель, внутриглазные инъекции и антибиотиков из групп пенициллинов, цефалоспоринов, фторхинолонов и т. д., а при тяжелом течении — внутривенное вливание антибиотиков;
- при туберкулезных формах кератита — перорально и внутримышечно противотуберкулезные химические лекарства, терапия проводится под контролем фтизиатра;
- при аллергической форме воспаления — местные и системные антигистаминные препараты, инстилляции гормональных средств;
- при специфических бактериальных воспалениях роговицы (если обнаружены возбудители сифилиса, гонореи) — специфические антибиотики, подобранные с учетом чувствительности микрофлоры к ним в форме местных средств, внутривенных и внутримышечных инъекций.
Независимо от происхождения воспаления терапию дополняют препаратами для ускорения эпителизации и профилактики осложнений:
- мидриатики (атропин и его производные, скополамин) в форме капель и мазей;
- препараты с таурином для ускорения регенерации роговицы;
- местные ферментные препараты при снижении остроты зрения.
Хирургические вмешательства при неосложненных формах воспаления роговой оболочки не проводятся. К ним прибегают в случае углубления патологического процесса и появления на поверхности роговицы язвочек и глубоких эрозий. Такие новообразования угрожают не только ухудшением остроты зрения, но и повреждением наружной оболочки глаза с последующим вытеканием стекловидного тела, помутнением хрусталика.
Если после устранения острого воспалительного процесса обнаруживаются глубокие язвы, проводят следующие виды операций:
- Микродиатермокоагуляция — микрохирургическое вмешательство с использованием высокочастотных токов. Метод позволяет удалить рубцовые и некротические ткани в области наиболее сильного помутнения роговицы. Спустя 5 суток струп отторгается, на его месте появляется просветленный участок роговой оболочки. Полное заживление происходит спустя 2 недели после операции.
- Лазерная коагуляция — микрохирургическое воздействие на дефект роговицы, который позволяет послойно «выпарить» его и одновременно санировать ткани. Такое вмешательство позволяет еще и простимулировать регенеративные процессы: на месте дефекта формируются полноценные прозрачные роговые оболочки, а не рубец.
- Криоаппликация — локализованное малотравматичное воздействие на язвенный дефект сверхнизкими температурами. Методика по эффективности сравнима с термокоагуляцией электрическими волнами, но имеет менее выраженный коагулирующий эффект.
- Лазерное лечение — малотравматичная процедура при возникновении глаукомы и других заболеваний, связанных со снижением зрения из-за помутнения хрусталика.
- Кератопластика — восстановление роговицы донорскими или искусственными материалами.
Удаление (энуклеация) глазного яблока проводится при осложненных и тяжелых формах кератита, когда инфекционный процесс распространяется на все оболочки глаза, стекловидное тело и внутриглазные структуры. Такое осложнение может угрожать проникновением инфекции на глазницу, а затем головной мозг, поэтому единственным верным решением становится радикальное устранение проблемы.
Возможные осложнения
При легком течении кератита следы инфильтрации исчезают полностью спустя 2-4 недели с начала лечения. Осложнениями угрожают центральные и парацентральные воспаления роговой оболочки глаза, протекающие в тяжелой форме. Такие виды заболевания чаще других вызывают уменьшение прозрачности роговицы за счет формирования на ней рубцов. Сопровождаемые язвенным процессом патологии осложняются распространением инфекции на содержимое глазного яблока. Они, в свою очередь, могут завершиться флегмоной и атрофией глаза и зрительного нерва, сепсисом и прочими опасными для жизни состояниями.
Абсцесс глазницы
Что такое Абсцесс глазницы —
Абсцесс глазницы — гнойное ограниченное воспаление тканей глазницы.
Что провоцирует / Причины Абсцесса глазницы :
Абсцесс глазницы возникает при заболевании околоносовых пазух, при различных инфекционных и гнойных процессах в организме, при инфицировании тканей глазницы в результате ее повреждения.
Симптомы Абсцесса глазницы :
Различают субпериостальный (между периостом и костной стенкой глазницы) и ретробульбарный (в ретробульбарных тканях) абсцесс. Начало заболевания острое. Отмечаются гиперемия кожи век, отек век, хемоз конъюнктивы, болезненность в области век и глазницы. Наблюдаются экзофтальм, ограничение подвижности глазного яблока, снижение остроты зрения в результате развития неврита зрительного нерва, синдром верхней глазничной щели. Абсцесс рассасывается под влиянием лечения или вскрывается через ткани век с образованием фистулезного хода. В тяжелых случаях возможно развитие флегмоны глазницы.
Диагностика Абсцесса глазницы :
При подозрении на абсцесс глазницы необходимы обязательная рентгенография околоносовых пазух и консультация отоларинголога.
Лечение Абсцесса глазницы :
Устраняют первичный очаг инфекции. Применяют полусинтетические пенициллины, обладающие пенициллиназоустойчивостью, — внутримышечно метициллина натриевую соль по 1-2 г через каждые 6 ч (перед введением растворяют в 2 мл бидистиллированной воды или в 0,5 % растворе новокаина), оксациллина натриевую соль по 0,25-0,5 г через каждые 4-6 ч (через несколько дней переходят на прием внутрь по 1 г через 4-6 ч). Внутримышечно вводят 4 % раствор гентамицина по 40 мг. Внутрь дают эритромицин, олеандомицина фосфат, линкомицина гидрохлорид, ампиокс. При образовании гнойника необходимо хирургическое вмешательство — вскрытие абсцесса с последующим дренажем раны.
Профилактика Абсцесса глазницы :
Профилактика заключается в своевременном лечении воспалений придаточных пазух носа, воспалительных заболеваний придатков глаза. При появлении симптомов абсцесса орбиты следует срочно обратиться к окулисту. Неспециализированная врачебная помощь может быть оказана назначением больших доз антибиотиков и исключением воспалительных процессов со стороны придаточных пазух носа. Больной должен быть госпитализирован в глазной стационар. Специализированная помощь включает устранение первичного очага инфекции, в первую очередь, воспалительного процесса в придаточных пазухах носа. Назначают антибиотики и сульфаниламиды.
К каким докторам следует обращаться если у Вас Абсцесс глазницы :
Отоларинголог
Офтальмолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Абсцесса глазницы , ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору — клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления — так называемые симптомы болезни. Определение симптомов — первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу — воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах — попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни глаза и его придаточного аппарата:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения — напишите нам, мы обязательно постараемся Вам помочь.
Гнойные кератиты (классификация и алгоритм лечения)
Степанов В.К., Исаева О.В.
Гнойные кератиты в настоящее время характеризуются значительным полиморфизмом этиологических факторов, как в плане механизма повреждения передней поверхности роговицы, так и в плане характера микрофлоры. Клиническое течение их отличается значительной тяжестью воспалительного процесса, без тенденции к самоограничению, что нередко приводит к перфорации роговицы и распространению инфекции в полость глаза [2, 4]. Существующие классификации гнойных поражений роговицы не отражают произошедших изменений, что затрудняет правильную диагностику и выбор адекватного лечения — медикаментозного или хирургического [1, 3, 5-8].
На наш взгляд, «гнойное заболевание роговицы», наиболее правильное название которой соответствует таким терминам, как «гнойное поражение роговицы» или «гнойный кератит», но в этих определениях нет указания на этиологический фактор, тяжесть и осложнения заболевания. Нами разработана рабочая классификация гнойных кератитов, учитывающая природу повреждения эпителиального покрова роговицы, вид внедрившегося в роговицу микроорганизма, тяжесть и скорость течения патологического процесса (табл.).
I. По характеру микрофлоры гнойные кератиты подразделяются на:
1) бактериальные — пневмококки, стафилококки, стрептококки, гонококки, синегнойная палочка, дифтерийная палочка и др.;
2) грибковые — аспергилиус, пенициллиум, кандида, фузариум, актиномицес и др.;
3) паразитарные — акантамёба.
II. По природе повреждения переднего эпителия роговицы:
1) травматические — вследствие механических, физических или химических повреждений, контактных методов исследования, ношения контактных линз;
2) постоперационные — после экстракции катаракты с роговичным разрезом, кератопластики, хирургической обработки ран роговицы, рефракционных механических или лазерных вмешательств на роговице;
3) поствоспалительные — на фоне герпетических, аденовирусных и других негнойных кератитов;
4) постдистрофические — на фоне первичных и вторичных дистрофий роговицы;
5) вследствие заболеваний век, конъюнктивы и слёзного аппарата — хронический мейбомиит, хронический блефарит, ячмень, трихиаз, заворот века, острые и хронические конъюнктивы, синдром «сухого глаза», каналикуллит, дакриоцистит;
6) вследствие общих заболеваний, сопровождающихся длительным применением кортикостероидов — ревматоидный полиартрит, красная волчанка, пемфигус; эндокринных заболеваний — сахарный диабет, тиреотоксикоз; поражений лицевого и тройничного нервов воспалительного характера и после черепно-мозговой операции по поводу невриномы слухового нерва мосто-мозжечкового угла, сопровождающихся лагофтальмом, нарушением чувствительности и трофики роговицы;
7) вследствие дистрофических изменений роговицы в слепых глазах — терминальная глаукома, последствия травм и др.
III. По тяжести процесса:
I степень — поверхностная гнойная инфильтрация роговицы радиусом до 2,5 мм в диаметре, без явлений иридоциклита;
II А степень — поверхностная гнойная инфильтрация роговицы с деструкцией поверхностных слоёв стромы (поверхностная язва) размерами до 3-5 мм, с периферической локализацией и явлениями начинающегося иридоциклита;
II Б степень — то же, что и II А с центральным расположением инфильтрации;
III А степень — глубокая гнойная инфильтрация, захватывающая все слои роговицы в виде ограниченного очага (абсцесс) размерами до 2-5 мм, с поверхностным дефектом эпителия, с явлениями гнойного иридоциклита;
III Б степень — глубокая гнойная инфильтрация роговицы размерами до 3,0-6,0 мм с глубокой деструкцией стромы (глубокая язва), вплоть до десцеметовой оболочки, с явлениями выраженного гнойного иридоциклита;
III В степень — глубокая гнойная инфильтрация роговицы размерами более 6,0 мм с деструкцией стромы на значительную глубину, вплоть до десцеметовой оболочки (тотальная глубокая язва), с явлениями выраженного гнойного иридоциклита (субтотальный или тотальный гипопион);
IV степень — то же, что и III В степень, но с захватом в гнойный воспалительный процесс склеры;
V степень — гнойная инфильтрация роговицы, независимо от размеров, с перфорацией и явлениями гнойного иридоциклита;
VI степень — то же, что и V степень, но с явлениями эндофтальмита или панофтальмита.
IV. По скорости течения заболевания:
1) быстро прогрессирующее течение, обусловленное патогенной флорой: синегнойная палочка, золотистый стафилококк, пиогенный стафилококк, гемолитический стрептококк;
2) медленно прогрессирующее течение, связанное с условно патогенной флорой: эпидермальный стафилококк, энтеробактерия, коринобактерия; грибки, акантамёба.
Примеры диагнозов по предлагаемой классификации:
1. Бактериальный быстропрогрессирующий посттравматический гнойный кератит, II А ст., иридоциклит.
2. Бактериальный быстро прогрессирующий постоперационный гнойный кератит, Ш Б ст., десцеметоцеле, гнойный иридоциклит.
3. Грибковый медленно прогрессирующий постоперационный гнойный кератит, III А ст., гнойный иридоциклит.
4. Бактериальный быстро прогрессирующий гнойный кератит VI ст. на слепом глазу, перфорация роговицы, эндофтальмит.
В соответствии с предлагаемой классификацией разработан алгоритм лечения больных гнойными кератитами в острый период и в стадии купирования заболевания в зависимости от этиологии, степени тяжести и скорости течения гнойно-воспалительного процесса в роговице.
Алгоритм лечения в острый период заболевания
Противомикробная терапия (местная и общая) назначается в зависимости от вида флоры или по клинической картине с учётом природы повреждения эпителиального покрова роговицы. Особое место в алгоритме лечения имеют такие критерии, как тяжесть и скорость течения воспалительного процесса.
I степень — местное применение противомикробной специфической терапии в виде глазных капель (6-8 раз), лекарственных плёнок, присыпок, туширование гнойного очага прижигающими веществами, назначение некортикостероидных противовоспалительных средств (наклоф, диклоф, индоколлир) в виде капель.
II степень — местное применение противомикробной специфической терапии в виде частых закапываний глазных капель (каждый час), закладываний в нижний конъюнктивальный свод лекарственных плёнок, подконъюнктивальных инъекций; скарификация изъязвлённой поверхности роговицы, туширование её прижигающими веществами; назначение НПВС, мидриатиков, противомикробной специфической терапии перорально.
Общее применение антипротеазных препаратов (контрикал, гордокс).
III степень — местная и общая противомикробная специфическая терапия, скарификация и туширование изъязвлённой поверхности роговицы прижигающими веществами, применение антипротеазных препаратов, НПВС, мидриатиков (миотиков), диуретиков; при отсутствии положительной динамики в первые дни после начала лечения — кератопластика (III А ст. — сквозная, III Б, В ст. — сквозная или послойная).
IV степень — специфическая противомикробная медикаментозная местная и общая терапия в сочетании со скарификацией и тушированием поражённых участков роговицы и склеры прижигающими веществами, при отсутствии эффекта в ближайшие дни — лечебная кератопластика с захватом склеры (послойная или сквозная).
V степень — общая специфическая противомикробная терапия с одновременным проведением срочной сквозной лечебной кератопластики.
VI степень — общая специфическая терапия с выполнением энуклеации при эндофтальмите и эвисцерации глаза при панофтальмите.
При быстропрогрессирующем течении гнойного кератита начиная с III степени необходимо как можно раньше (в первые трое суток) проводить лечебную кератопластику (послойную или сквозную). При медленно прогрессирующем течении возможно более длительное (6-10 дней) применение медикаментозной специфической противомикробной терапии, при отсутствии положительного эффекта показана лечебная кератопластика.
Алгоритм лечения в стадии купирования заболевания
В стадии купирования гнойного воспалительного процесса в роговице лечение кардинально меняется. Местная специфическая противомикробная терапия сводится к редкому закапыванию капель, общая специфическая терапия отменяется:
1) инстилляции противомикробных препаратов и НПВС 3-4 раза в день;
2) применение кератопластических препаратов (тауфон, витасик, витамин А и Е, тиаминовая мазь, балларпан, гель солкосерила и актовегина, корнерегель);
3) при продолжающейся деструкции стромы роговицы вплоть до десцеметовой оболочки рекомендуется лечебно-тектоническая послойная кератопластика, при перфорации роговицы — послойная или сквозная кератопластика;
4) назначение физиопроцедур — магнитофорез, фонофорез с необходимыми лекарственными препаратами (противовоспалительными, мидриатиками, ферментами), облучение гелий-неоновым лазером,
5) после наступления эпителизации роговицы назначаются кортикостероиды в виде инстилляций и подконъюнктивальных инъекций.
Выводы. Разработанная нами рабочая классификация гнойных кератитов позволяет более точно устанавливать диагноз и определять адекватный алгоритм лечения.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Haeser, «Handbuch der Gesch. d. Medicin».
- https://www.cvz.ru/articles/zabolevanija-glaz/vospalenie-rogovitsy-glaza/.
- https://www.eurolab.ua/diseases/261/.
- https://eyepress.ru/article.aspx?14054.
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.