Дата публикации 1 апреля 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Периферическая дистрофия сетчатки — это патологический процесс, протекающий на периферии глазного дна, в который вовлечены сетчатка глаза, его сосудистая оболочка, а иногда и стекловидное тело. Опасность этого заболевания состоит в высоком риске возникновения отслойки сетчатки.
Причины возникновения периферической дистрофии сетчатки различны. Основная — нарушение гемодинамики (кровообращения) глаза. Так, в связи с растяжением оболочки глазного дна и снижением гемодинамики в области периферии сетчатки у людей с миопией (близорукостью) риск возникновения периферической дистрофии больше, чем у остальных. Это приводит к обменным нарушениям и возникновению дистрофий.
По данным исследований последних лет, нарушения гемодинамики сетчатки с одинаковой частотой встречаются и у лиц с миопией, и у людей с нормальной рефракцией, т. е. тех, кто способен чётко различать отдалённые предметы.
Зрительные перегрузки, физические упражнения, стрессы и другие провоцирующие факторы (например, потужной период в родах) могут привести к дальнейшему истончению сетчатки в уже существующих местах дистрофий и затем к самому грозному осложнению — регматогенной отслойке сетчатки.
Другими причинами, создающими условия для возникновения периферической дистрофии сетчатки, являются:
- наследственность;
- сосудистые соматические заболевания (гипертоническая болезнь, сахарный диабет, атеросклероз);
- перенесённые черепно-мозговые травмы и травма глаза;
- различные интоксикации и инфекционные заболевания;
- иммунологические нарушения.[1][2][3][5][8][10][11][13][15][18][19][26]
Во время беременности на фоне гормональной перестройки происходят различные офтальмологические изменения, которые при наличии близорукости также могут в разной степени повлиять на её прогрессирование и появление периферической дистрофии сетчатки:
- отёк и минимальное утолщение роговицы, изменение её чувствительности;
- снижение внутриглазного давления (возникает во второй половине беременности, но через два месяца после родов нормализуется);
- снижение акустической плотности склеры (к третьему триместру);
- снижение плотности оболочек глаза с одновременным повышением внутриглазного давления до 22.5 ± 0.13 мм (при тяжёлой осложнённой миопии больее 20 диоптрий);
- изменение гемодинамики глаза как поверхностных микрокапилляров, так и более крупных сосудов;
- лёгкий и незначительный спазм артериол конъюнктивы глазного яблока.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы периферической дистрофии сетчатки
Периферическая дистрофия сетчатки является скрытой угрозой здоровью глаз. Её большая опасность состоит в практически полном отсутствии симптомов.
Зачастую человек замечает снижение зрения и может пожаловаться на чёрную пелену перед глазом только тогда, когда отслойка сетчатки захватит макулярную область, которая отвечает за центральное зрение.
Периферическую дистрофию на ранней стадии можно выявить только при врачебном осмотре глазного дна в условиях расширения зрачка. Причём зачастую обнаружение этой патологии происходит случайно, т. е. тогда, когда пациент обращается к офтальмологу по поводу других жалоб.
В некоторых случаях периферические дистрофии сетчатки могут проявлять себя симптомами, на которые мало кто обращает внимание: плавающие «мушки», полосы, сверкания, вспышки или «чёрный» дым. Всё это следует рассматривать как повод для скорейшего обращения к специалисту и осмотра глазного дна.[22][24][25]
Патогенез периферической дистрофии сетчатки
Сетчатка — это внутренняя тонкая оболочка глазного яблока, которая отвечает за зрительное восприятие. Она включает в себя десять слоёв, которые состоят из нервных клеток и их отростков.
Слои сетчатки не везде одинаково плотно прикреплены друг к другу. Внешние и внутренние слои сетчатки прочно соединены между собой в области макулы и вокруг диска зрительного нерва. В остальных зонах соединение слабое, что и создаёт предпосылки для отслойки сетчатки.[7][14][16][21][23][28]
Чаще всего периферическая дистрофия сетчатки локализуется в области зубчатой линии. За её пределами оптическая часть сетчатки заканчивается и переходит в слепую часть.
С некоторыми местами сетчатки, в том числе и в области зубчатой линии, плотно соединена гиалоидная мембрана, покрывающая стекловидное тело. Поэтому при действии неблагоприятных факторов — физической нагрузке, подъёме тяжестей, потужного периода в родах и других — в зоне дистрофии может усилиться тракция (натяжение) со стороны стекловидного тела.
В дальнейшем из-за этого натяжения стекловидное тело «отрывает» часть сетчатки, куда затем начнёт поступать жидкость из супрахориоидального пространства, вызывая отслойку сетчатки, которая будет увеличиваться по площади. При этом подобное состояние, возникающее на периферии сетчатки, не будет давать явных ощутимых симптомов.
Классификация и стадии развития периферической дистрофии сетчатки
Существую разные классификации периферических дистрофий сетчатки. Наиболее подробная, учитывающая вовлечённость стекловидного тела, риски отслойки сетчатки и показания к лазерной коагуляции, является следующая классификация, предложенная Ю.А. Иванишко и соавторами.
По патоморфологии процесса выделяют:
- ПХРД — периферическую хориоретинальную дистрофию (изменения происходят только в сетчатке и сосудистой оболочке);
- ПВХРД — периферическую витрео-хориоретинальную дистрофию (помимо сетчатки и сосудистой оболочки в процесс вовлекается стеловидное тело).
По наиболее вероятному прогнозу периферические дистрофии делят на:
- дистрофии, очень редко приводящие к возникновению разрывов и отслойки сетчатки (А);
- «условно» предотслоечные дистрофии (В);
- облигатно предотслоечные дистрофии (С).
По степени выраженности изменений различают пять стадий.
Виды периферической хориоретинальной дистрофии:
- ПХРД (А):
- друзы;
- врождённая гипертрофия пигментного эпителия;
- жемчужная дистрофия;
- параоральные кисты;
- закрытые оральные бухты.
- ПХРД (В)
- «след медведя» — дистрофия типа «булыжной мостовой»;
- «каменноугольная» или «асфальтовая» дегенерация;
- микрокистозная дегенерация;
- дегенеративный ретиношизис (расщепление сетчатки);
- врождённый ретиношизис;
- диффузная сенильная хориоретинальная атрофия;
- сенильная ретикулярная дегенерация с гиперпигментацией.
Стадии ПХРД:
- I — патологические изменения без «предразрывов»;
- II — наличие «предразрывов» (ламеллярных «надрывов») или локального расслоения сетчатки;
- III — наличие сквозных дефектов без локальной отслойки прогрессирующим расщеплением сетчатки;
- IV — наличие сквозных дырчатых (атрофических и/или с эпиретинальными тракциями) дефектов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади).
Виды периферической витрео-хориоретинальной дистрофии:
- ПВХРД (В):
- меридиональные складки;
- «инееподобная» дистрофия;
- «ватообразная» или «снеговидная» дистрофия.
- ПВХРД (С):
- «решётчатая» дистрофия;
- «след улитки»;
- гранулярные «хвосты» (типа пролиферативного ретинита);
- зонулярно-ретинальные тракционные пучки;
- пигментированные хориоретинальные рубцы с витреоретинальной тракцией.
Наиболее опасными являются «решетчатая» дистрофия и дистрофия «след улитки».[5][8][11][27][29]
Стадии ПВХРД:
- I — патологические изменения без «предразрывов»;
- II — наличие «предразрывов» (витреоретинальных или эпиретинальных тракций, локального расслоения сетчатки, ламеллярных разрывов);
- III — наличие сквозных тракционных разрывов (клапанных, с «крышечкой», дырчатых с эпиретинальными тракциями) и атрофических дефектов без локальной отслойки или прогрессирующего расщепления сетчатки;
- IV — наличие сквозных разрывов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади).[3][4][6][11][12][17]
Осложнения периферической дистрофии сетчатки
Возможные осложнения при беременности
Наиболее ранними признаками патологической беременности является ангиопатия — поражение капилляров сетчатки. По мере нарастания сосудистых изменений глазного дна на фоне подъёма общего артериального давления появляются изменения и в зрительном нерве (отёк диска зрительного нерва) и ткани сетчатки (кровоизлияния на сетчатке и фигура «звезды» — тромбоз мелких сосудов, расположенных рядом с макулой, который в дальнейшем может привести к частичному и полному сужению просвета сосуда). Это является «зловещим» признаком и может привести к необратимому снижению зрения. Также в результате выраженных изменений на глазном дне может возникнуть экссудативная отслойка сетчатки. Если же отслойка всё же произошла, то тогда это следует расценивать как абсолютное показание к досрочному прерыванию беременности.
В связи с этим грозным осложнением при близорукости различной степени и периферической дистрофии сетчатки, вызванной миопией, осмотр беременных пациенток должен проводиться в четыре этапа:
- До 12 недели беременности определяется степень развития акушерской и перинатальной патологии, проводится детальное обследование различными специалистами и намечается индивидуальный план ведения пациентки акушер-гинекологом;
- На 10-14 недели беременности все женщины должны быть осмотрены офтальмологом. При выявлении прогностически «опасных» форм ПВХРД («решётчатая», «след улитки», «инеевидная», разрывы на периферии сетчатки с витрео-ретинальной тракцией и локализующиеся экваториально, ретиношизис) врач-офтальмолог определяет тактику ведения и лечения дистрофии и вид родоразрешения по офтальмологическим показаниям. Всем беременным с прогностически «опасными» видами ПВХРД рекомендуется выполнить профилактическую лазерную коагуляцию. В случае ПХРД и самоотграничивающихся разрывах возможно проводить динамическое наблюдение с применением медикаментозной терапии, направленной на улучшение метаболизма сетчатки.
- От 1-2 дней до 6 месяцев после родов при появлении новых ПВХРД решается вопрос о необходимости проведения дополнительной лазерной коагуляции сетчатки.
- Всем женщинам, страдающим ПВХРД, после проведённой лазеркоагуляции по этому поводу или после оперированной отслойки сетчатки показано наблюдение офтальмологом не реже одного раза в год.
Диагностика периферической дистрофии сетчатки
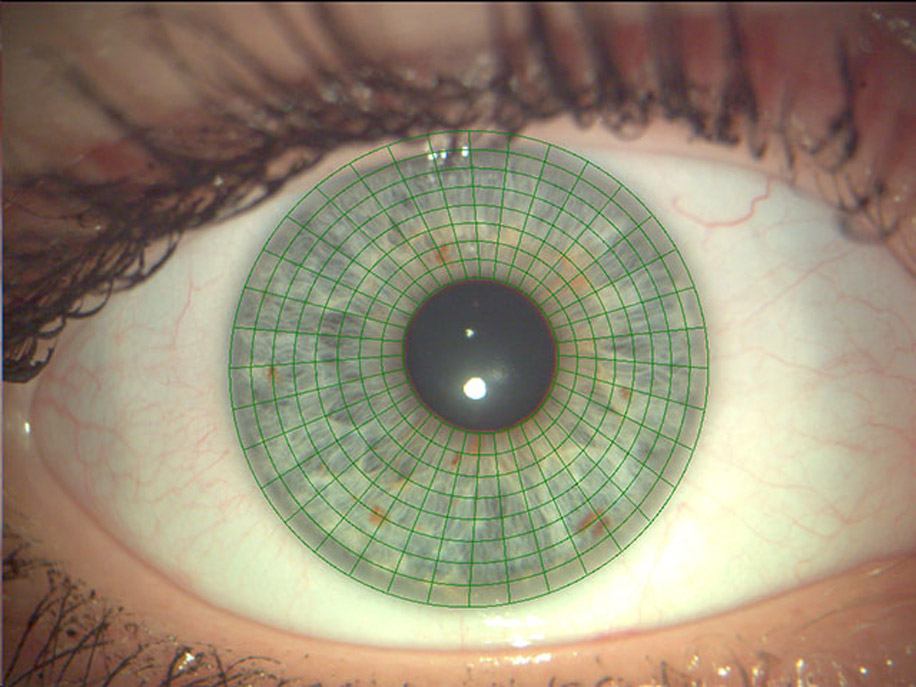
Диагностика периферической дистрофии сетчатки заключается в осмотре периферии глазного дна в условиях мидриаза — расширения зрачка с помощью капель-мидриатиков. Благодаря этим препаратам для осмотра доступны все области сетчатки, вплоть до зубчатого края.
При выраженном мидриазе (6,5-7,0 мм) даже начинающий врач-офтальмолог увидит изменения на периферии сетчатки. Если он не уверен в правильности трактовки и оценке риска выявленных дистрофий, то офтальмолог направляет пациента на консультацию к лазерному хирургу, который уточнит вид дистрофии и определит показания к лазерному лечению. Для этого ему потребуются дополнительные инструменты: трёхзеркальная линза Гольдмана или бинокулярный офтальмоскоп Скепенса.
При наличии фундус-камеры лазерный хирург может сфотографировать участок сетчатки, где были выявлены периферические дистрофии, для дальнейшего наблюдения в динамике. Также дополнительную информацию о послойном строении сетчатки в месте дистрофии даст оптическая когерентная томография (ОКТ или ОСТ).[9]
Лечение периферической дистрофии сетчатки
Так как ПХРД указывает лишь на сосудистые и дистрофические изменения сетчатки, возникшие в связи с нехваткой питания, не связана со стекловидным телом и, как правило, не приводит к развитию отслойки сетчатки, то при её обнаружении врач-офтальмолог назначает препараты для улучшения состояния сетчатки (например, витаминно-минеральные комплексы, сосудоукрепляющие и другие группы препаратов).
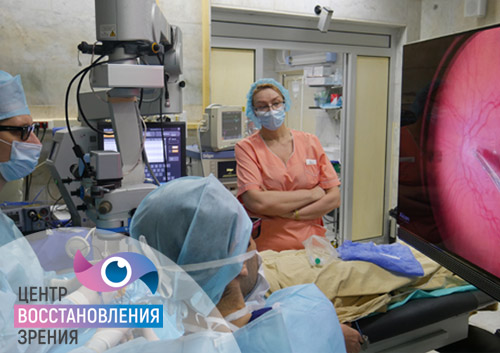
Для лечения ПВХРД прибегают к отграничительной лазерной коагуляции (ОЛК). Её цель — «склеивание» возможных мест отслоения сетчатки.
Сама процедура ОЛК выполняется в амбулаторных условиях: пациент сидит за щелевой лампой, к которой присоединён лазерный фотокоагулятор. Предварительно врач проверяет работу аппарата, выставляет рабочие параметры: мощность излучения, длительность экспозиции и диаметр лазерного пятна. В конце процедуры он оценивает полученное количество коагулятов (микроспаек).
Параметры лазерного воздействия подбираются с учётом индивидуальных особенностей: пигментации глазного дна и прозрачности преломляющих сред. Так, при наличии помутнений в хрусталике мощность излучения будет больше.
После закапывания в глаз анестетиков на глаз устанавливается специальная трёхзеркальная линза Гольдмана, поворачивая которую лазерный хирург находит нужный участок периферической дистрофии и производит саму лазерную коагуляцию.
ВАЖНО: в момент проведения процедуры нельзя делать резких движений глазом или отклоняться нужно чётко выполнять все команды хирурга. Иначе луч может попасть в другое место сетчатки, повредив его.
Как правило, среднее время лазерной коагуляции составляет от 5 до 15 минут в зависимости от количества зон периферической дистрофии, прозрачности сред и места расположения зон дистрофии. Сама процедура легко переноситься пациентом. Иногда возможны ощущения в виде кратковременных «покалываний» внутри глаза.
После проведения лазерной коагуляции производится инстилляция противовоспалительных капель и корнеопротектерных гелей. Пациенту выдается памятка с назначениями и рекомендациями в послеоперационном периоде, которые нужно соблюдать, как правило, до двух недель. В этот период обязательно:
- закапывание капель группы НПВС (нестероидных противовоспалительных средств);
- ограничение физических нагрузок, подъёма тяжестей, а также количества потребляемой жидкости;
- воздержание от употребления алкоголя.
Через две недели лазерный хирург повторно проводит осмотр глазного дна в условиях расширения зрачка и на основании оценки состояния лазерных коагулятов выносит решения о дальнейших рекомендациях.
В случае если все зоны периферической дистрофии сетчатки отграничены несколькими рядами хорошо пигментированных лазерных коагулятов (II-III степень пигментации), лечение считается завершённым, но при этом необходим осмотр глазного дна в динамике через несколько месяцев.
Тактика ведения родов у беременных с периферической дистрофией
Оптимальный сроки проведения лазерной коагуляции сетчатки при беременности — до 37 недели, так как, по мнению многих авторов, после этого периода отсутствует достаточный срок для образования прочной спайки между сетчаткой и сосудистой оболочкой.
При выявлении ПВХРД после 37 недели рекомендуются проведение родоразрешения через естественные родовые пути с исключением или ограничением потужного периода, а у беременных с ПВХРД, выявленными после 37 недели, сочетающимися с низкой акустичной плотностью склеры и снижением микроциркуляции, рекомендуется родоразрешение с медикаментозным снижением интенсивности потуг с помощью эпидуральной анестезии.[20]
Прогноз. Профилактика
При своевременном выявлении периферической дистрофии и проведении лазерной коагуляции сетчатки прогноз относительно хороший, так как всё это позволяет предотвратить тяжёлые осложнения (прежде всего, отслойку сетчатки). В некоторых случаях — при наличии множественных зон ПВХРД, неполной зоны коагуляции или слабой выраженности коагулятов — может потребоваться проведение дополнительной лазерной коагуляции:
Чтобы предотвратить периферическую дистрофию ещё на этапе её формирования, необходимо принимать меры по профилактике прогрессирования миопии и её лечению, особенно в школьном возрасте:
- соблюдение режима зрительных нагрузок;
- зрительная гимнастика;
- физическая активность;
- правильно подобранные очки, соблюдение режима их ношения и другое.
Беременным женщинам с близорукостью обязательно нужно пройти осмотр офтальмолога для уточнения наличия ПХРД или ПВХРД.
Истонченная сетчатка: чем опасна и когда нужно оперировать?
На приеме офтальмолога вы узнали, что у вас тонкая сетчатка? Стоит ли паниковать? Что теперь делать: срочно лечить или просто принять информацию к сведению? А, может, она такая от рождения?
Вопросы возникать могут самые разные, потому что подобная новость, как правило, бывает полной неожиданностью. В большинстве случаев изменения происходят бессимптомно. И человек живет и не замечает, что его сетчатка необратимо дегенерирует.
Даем краткий обзор, чего нужно опасаться с таким диагнозом, где можно «подстелить соломки» и как справляется современная медицина с этой патологией. Без запугиваний, по существу. Ибо предупрежден — значит вооружен.
Почему и как часто развивается дистрофия сетчатки
Истончение сетчатки может наблюдаться у людей разного возраста и пола. И у близоруких, и у дальнозорких, и у людей с нормальным зрением. Это не врожденная патология, а следствие других заболеваний, соматических расстройств или травм, при которых нарушается межклеточное питание сетчатки.
Истончение сетчатки не имеет «симпатии» к полу или возрасту и может появиться даже у человека с нормальным зрением.
Как это происходит
По какой-то причине кровеносные сосуды сетчатки не наполняются в должной мере. Из-за этого ухудшается обмен веществ, и появляются локальные дистрофические изменения сетчатки.
Чем это опасно
Под действием падений, вибраций, физических перегрузок (подъем тяжестей, рывки, дайвинг, полет на самолете, прыжки с парашютом, естественные роды) в истонченных участках могут происходить разрывы и отслоение сетчатки, последствия которых — ухудшение зрения и даже его потеря.
Кто в зоне риска
Точные причины возникновения дистрофии сетчатки до конца еще не изучены. Но можно говорить о факторах, способствующих ее появлению:
- патологии сосудистой системы (гипертония, атеросклероз и другие);
- сахарный диабет;
- возраст более 50 лет — в сосудах накапливаются продукты обмена клеток, и постепенно образуются утолщения, вроде атеросклеротических бляшек;
- наследственность;
- близорукость;
- хронические воспалительные процессы в глазу;
- травмы глаза;
- черепно-мозговые травмы.
Запись о наличии дегенеративных изменениях в сетчатки встречается в заключениях офтальмологов довольно часто. Существуют разные виды дистрофий сетчатки и, к счастью, не все они требуют срочного и специального лечения. Сама по себе, без уточнения типа дегенерации, эта запись — скорее сигнал того, что что-то в сетчатой оболочке не в порядке и что требуется динамическое наблюдение.
Все зависит от размера дегенерации, ее расположения и совокупности факторов риска.
Как распознать у себя тонкую сетчатку
Симптомы дистрофии сетчатки скудны и также зависят от локализации пораженных участков и их размеров. Они могут быть множественными или единичными, располагаться в центре (в макуле) или на периферии.
Периферические дистрофии сетчатки, как правило, не имеют каких-либо характерных признаков. Редко кто замечает снижение периферического зрения. И даже мельчайшие разрывы сетчатки в этой зоне могут годами никак особенно себя не проявлять.
Если в анамнезе пациента имеются факторы, провоцирующие истончение, то его нужно искать прицельно. При обычном осмотре глазного дна офтальмолог также можно ничего не заметить. Периферическая зона сетчатки практически не видна без расширения зрачка и специальных линз, увеличивающих площадь обзора. Это «слепая зона». Если человек не наблюдается у врача хотя бы раз в год с детальным изучением состояния глазного дна, можно пропустить начало следующей стадии развития патологии — отслоения сетчатки, которое влечет необратимое снижение остроты и качества зрения.
Периферические разрывы сетчатки — как взведенный курок. Можно всю жизнь с ними прожить и не почувствовать изменений со стороны зрения, но риск получить отслоение сетчатки очень высокий.
О макулярной дистрофии сетчатки, то есть если изменения произошли в центральной части, могут свидетельствовать такие симптомы:
- сгущение «мушек» или «стеклистых червяков» перед глазами, вплоть до появления пятна в центральной части поля зрения — скотомы;
- появление вспышек, искр перед глазами;
- искажение форм предметов, прямых линий и строчек при чтении;
- искажение цветовосприятия;
- резкое ухудшение зрения в темноте;
- затруднения при чтении и разглядывании мелких предметов, которые не компенсируются очками.
Симптомы могут присутствовать не все и не обязательно ярко, могут временно «отступать». Но если вы заметили что-то из вышеперечисленного, лучше как можно скорее обратиться к врачу и незамедлительно начать лечение!
Стоит отметить, что если дистрофия охватывает только макулу, отслоение сетчатки не грозит человеку полной слепотой, поскольку периферическое зрение остается. Однако без надлежащего терапевтического вмешательства болезнь может прогрессировать дальше.
Принципы терапии при истончении сетчатки глаза и ее разрывах
Истончение игнорировать нельзя! Это может привести к разрыву и отслойке сетчатки.
Цель лечения дистрофии сетчатки — предотвратить разрывы и отслойку. Для этого проводится, во-первых, медикаментозная терапия: назначаются препараты, улучшающие состояние сосудов, а также витаминные комплексы.
Если дегенеративная зона обширна, если в планах естественные роды, а также если имеются предрасполагающие факторы (например, сахарный диабет, или высокая степень миопии, или наличие в семье случаев отслойки сетчатки), врач назначает профилактическую лазерную коагуляциюсетчатки. Это оперативный метод. О нем мы подробно писали тут и тут. Операция проводится с местной анестезией и хорошо переносится пациентами в любом возрасте и во время беременности.
Дистрофия при этом никуда не исчезает, но в точках воздействия лазерного луча происходит «склеивание» сетчатки с лежащим под ней слоем, она тем самым укрепляется.
При разрывах сетчатки глаза помочь может исключительно операция. Ни таблетки, ни гимнастка и ни физиопроцедуры. После того как врач подтвердил диагноз, к терапии нужно приступать незамедлительно. Чаще всего врачи прибегают к ограничительному лазерному лечению: лазер «зашивает» сетчатку вокруг существующего разрыва, препятствуя дальнейшему увеличению разрыва. Реже проводится пневматическая ретинопексия или витрэктомия, а также локальное или круговое пломбирование.
В зависимости от тяжести заболевания врач может применять один или несколько методов. Возможно, потребуется не одна операция.
Как предупредить развитие дистрофии сетчатки
Каких-то специфических профилактических мер не существует. Здоровый образ жизни, умеренная физическая активность, отказ от курения и чрезмерного употребления жирной пищи, безусловно, позитивно сказываются на тонусе кровеносных сосудов и состоянии всего организма.

Но все же основной способ профилактики — своевременная диагностика зрения и ее последующее регулярное наблюдение, а также проведение, при необходимости, лазерной коагуляции сетчатки. Поэтому не пренебрегайте визитами в офтальмологу. Прогноз при истончении сетчатки в большой степени зависит от ответственного отношения человека к своему собственному здоровью. Если вовремя оказана квалифицированная помощь, болезнь не отразится на остроте зрения, и можно будет вести привычный образ жизни.
Если у вас остались вопросы, врачи нашей сети офтальмологических клиник всегда готовы проконсультировать вас подробнее, провести диагностику и предложить своевременное лечение!
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- https://ProBolezny.ru/perifericheskaya-distrofiya-setchatki/.
- https://omiclinic.ru/blog/articles/istonchennaya-setchatka-chem-opasna-i-kogda-nuzhno-operirovat/.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- Baas, «Geschichte d. Medicin».