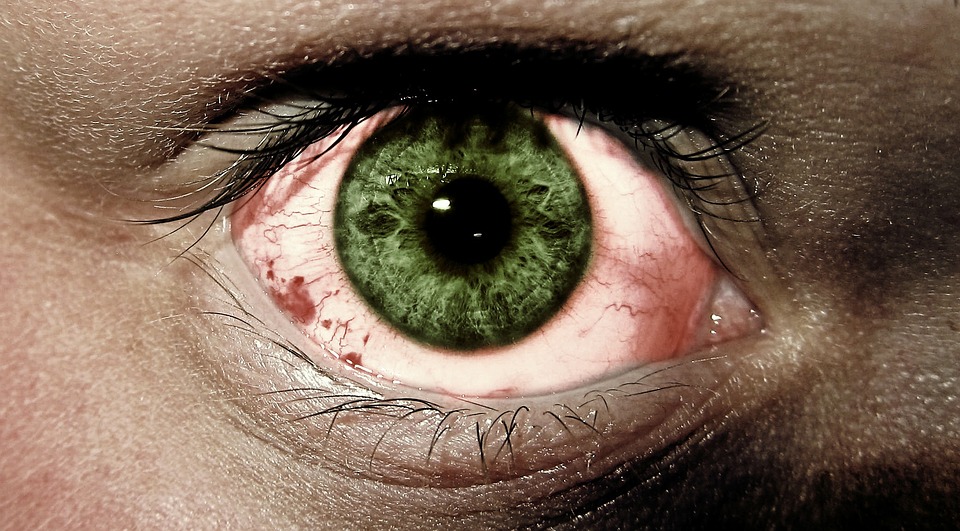
Орбитопатия, вызванная патологией щитовидной железы, также известная как офтальмопатия / орбитопатия Грейвса (OG), является выражением аутоиммунного процесса, нацеленного на ткани вокруг глазного яблока.
Важные факты о пучеглазии. Почему при этом состоянии нужно срочно идти к эндокринологу
Наиболее распространенное название этой патологии — офтальмопатия — неточно, потому что сам орган зрения (Ophthalmos — глаз) не повреждается напрямую. OG — пучеглазие — наиболее частая причина окулярного проптоза (экзофтальмологии). Это состояние встречается примерно у каждого второго пациента с нарушением работы щитовидной железы.
 Пучеглазие
Пучеглазие
Пациенты с болезнью Грейвса, пациенты, обращающиеся за медицинской помощью по поводу увеличения глаз (особенно реципрокного), должны быть сначала обследованы у эндокринолога на предмет патологии щитовидной железы. Являясь следствием заболеваний щитовидной железы болезнь Грейвса обычно приводит к поражению глаз (отсюда и название офтальмопатия / орбитопатия Грейвса).
Но также следует учитывать, что офтальмопатия может возникать как при отсутствии в анамнезе гипертиреоза (глазная или эутиреоидная болезнь Грейвса), так и у пациентов с хроническим аутоиммунным заболеванием при гипотиреозе.
Лечение пациентов с ОГ является комплексным не только для лечения орбитопатии, но и для контроля функции щитовидной железы (поддержание эутиреоза). Назначаются йод для профилактического применения, пероральные глюкокортикоиды и различные варианты терапии для облегчения симптомов — искусственное слезотечение или мазь, призматические очки для слепоты, сон с высоко поднятой головой, инъекции ботулотоксина в верхнее веко.
Патогенез орбитопатии
Патогенез пучеглазия не совсем ясен. Глаза считаются уязвимыми, потому что глазные мышцы и фибробласты в ретробульбарном пространстве имеют на поверхности человеческие лейкоцитарные антигены класса II, точно такие же, как у пациентов с аутоиммунным заболеванием щитовидной железы. Из-за этих антигенов клетки могут быть антигенпрезентирующими и инициировать аутоиммунный процесс активации Т-лимфоцитов, местных дендритных клеток. Основным антигеном, с помощью которого клетки инициируют дальнейший аутоиммунный процесс, является рецептор тиреотропного гормона (ТТГ).
 Патогенез эндокринной офтальмопатии
Патогенез эндокринной офтальмопатии
Активированные Т- лимфоциты проникают в мышцы, управляющие глазами, и соединительную ткань за глазом и секретируют цитокины (фактор некроза опухоли альфа, интерферон гамма), которые стимулируют фибробласты производить больше гликозаминогликанов.
Гликозаминогликаны гидрофильны, что приводит к накоплению жидкости в тканях, увеличению объема мышц, которые двигают глаза, и увеличению соединительной и жировой ткани за глазным яблоком. Повышенное внутриглазное давление толкает глазное яблоко вперед, сдавливает зрительный нерв и ухудшает функцию глаза и венозный кровоток из структур глаза. Воспаление длится до 1-2 лет, затем сменяясь соединительной тканью.
Диагностика пациентов с пучеглазием
Орбитопатия — наиболее частая причина проптоза (экзофтальма) у взрослых пациентов. Клинически заболевание обычно легко заподозрить, особенно если оно начинается с тиреотоксикоза (или тиреотоксикоза в анамнезе), двустороннего экзофтала и острого или подострого отека структур вокруг глазного яблока.
- У 40% пациентов глазные симптомы возникают в сочетании с клиникой тиреотоксикоза.
- У 20% больных глазные симптомы впервые появляются до начала тиреотоксикоза.
- У 10% пациентов глазные симптомы развиваются в течение 6 месяцев от начала тиреотоксикоза.
Глазные симптомы у пациентов возникают и после лечения тиреотоксикоза (обычно после лечения радиоактивным йодом). У 10%. у пациентов с ГО может развиться дисфункция щитовидной железы.
Таким образом, больного нужно обследовать, назначая целую группу анализов:
- тироксин;
- LT3 (свободный трийодтиронин);
- тесты на антитела: anti-TTHR (антитела к рецептору TTH);
- анализы на ATPO (антитела к тироидпероксидазе).
В зависимости от стадии и степени воспаления пациент может иметь различные глазные симптомы.
В случае объективного осмотра необходимо исследовать конъюнктиву — оценивается:
- отечность тканей глаза — хемоз;
- наличие видимых мелких кровеносных сосудов конъюнктивы;
- отека тканей вокруг глаза — наличие промежутка между краями верхнего и нижнего века (ретракция века).
Также проводится исследование движений глазного яблока — обычно нарушение конвергенции, дисфункция глазных мышц, зрение часто становится двойным.
 Двойное зрение
Двойное зрение
Экзофтальмометром измеряется степень проптоза — расстояние от латерального края костного мозга до воображаемой перпендикулярной линии, проведенной в наиболее выступающей точке роговицы.
Также необходимо оценить остроту зрения, способность различать цвета. Если есть подозрение на повреждение диска зрительного нерва (необъяснимое внезапное ухудшение зрения, нарушение способности различать цвета, внезапное «выпадение» глазного яблока с орбиты или повреждение роговицы (пространство между веками, пациент жалуется на сильную слезотечение, сильный страх перед светом и т. спазм век) пациента необходимо немедленно направить в специализированный центр лечения глаз.
В случае односторонней офтальмопатии без нарушения функции щитовидной железы в первую очередь целесообразно провести инструментальные исследования, чтобы исключить объемный процесс на орбите. Содержимое глазниц лучше всего визуализируется с помощью магнитно-резонансной томографии (МРТ) глазницы — можно оценить отек движущихся мышц глаза, увеличение ретробульбарной жировой и соединительной ткани, визуализировать зрительный нерв, применяя режим подавления жира, оценить воспалительную активность в глазных лунках.
Когда МРТ невозможна, может быть выполнена компьютерная томография (лучшая визуализация структур костного мозга) или ультразвуковое исследование глаза.
 Ультразвуковое исследование глаза
Ультразвуковое исследование глаза
Общие рекомендации по ведению пациентов с пучеглазием
В дополнение к специальному лечению орбитопатии, все пациенты, независимо от тяжести заболевания, должны лечиться от дисфункции щитовидной железы, если таковая имеется. Рекомендуется избегать отягчающих факторов и, при необходимости, оказывать симптоматическое облегчение.
Течение ОГ более тяжелое, если функция щитовидной железы не корректируется, поэтому важно как можно скорее достичь и поддерживать эутиреоз — необходимо лечить как гипотиреоз, так и гипертиреоз.
Есть несколько способов исправить гипертиреоз:
- назначить высокие дозы тиреостатиков и постепенно снижать их до достижения эутиреоза;
- назначить высокие дозы тиреостатиков, влияющих на гипотиреоз, с добавлением левотироксина;
- выполнить частичную или полную тиреоидэктомию или лучевую терапию.
Однако данных клинических испытаний, подтверждающих, что один метод превосходит другие, недостаточно. В настоящее время считается, что все методы приемлемы. Возможно даже лечение радиоактивным йодом в сочетании с пероральными глюкокортикоидами.
Известно, что у курящих пациентов заболевание протекает более тяжело, и эффективность конкретного лечения у таких больных хуже, чем у некурящих. Влияние курения на степень тяжести орбитопатии также напрямую коррелирует с количеством выкуриваемых сигарет в день. Таким образом, всех пациентов следует проинформировать о влиянии курения на офтальмопатию и побудить их бросить курить.
Средства, облегчающие симптомы орбитопатии Грейвса, включают капли, заменяющие слезотечение или мазь (больше подходит для ночного увлажнения), призматические очки для коррекции бликов, инъекции ботулотоксина в верхнее веко (подходящий выбор для ретракции сетчатки, эти процедуры должны выполняться только специалистом, который есть опыт в этом). Больной должен спать на высокой подушке, носить темные очки.
Специфическое лечение пучеглазия
Тактика лечения орбитопатии определяется 3-мя основными критериями:
- тяжестью заболевания;
- степенью активности заболевания;
- качеством жизни пациента.
Для определения степени тяжести заболевания оцениваются следующие признаки:
- разрыв между краями верхнего и нижнего века;
- отек век;
- покраснение век;
- покраснение вокруг глаз;
- припухлость вокруг глаз;
- наличие воспаления;
- экзофтальмологические факторы;
- субъективное ощущение слепоты у пациента и его степень;
- повреждение мышц, двигающих глаза;
- повреждение роговицы;
- повреждение зрительного нерва.
Лечение, которое будет назначено пациенту, определяется путем оценки степени тяжести заболевания.
При очень сложном пучеглазии (эта форма заболевания описывается как угрожающая зрению) необходимо срочное лечение.
Если обнаружено повреждение зрительного нерва, рекомендуется лечение высокими дозами глюкокортикоидов внутривенно. При отсутствии терапевтического эффекта или неудовлетворительном эффекте в течение 1-2 недель, или когда требуется более быстрый эффект, или когда необходимо избежать побочных реакций на глюкокортикоиды, рекомендуется операция по декомпрессии глаза. Как лечение высокими дозами внутривенных пульсовых глюкокортикоидов, так и декомпрессионная операция должны проводиться в специализированных центрах с таким опытом лечения.
В случае повреждения роговицы следует немедленно начать лечение:
- постоянное увлажнение поверхности роговицы;
- если нужно, может быть проведена временная (до поражения роговицы) блефарорафия (ушивание век) или тарсафафия (ушивание бровей и век);
- если описанные меры не помогают, можно рассмотреть возможность лечения системными глюкокортикоидами или декомпрессионной хирургии глаза;
- при перфорации роговицы или очень глубоком поражении назначается лечение антибиотиками.
 Блефарорафия
Блефарорафия
Может потребоваться имплантация амниотической мембраны или трансплантация роговицы.
После заживления повреждения роговицы важно принять профилактические меры для предотвращения рецидива. Может потребоваться имплантация амниотической мембраны или трансплантация роговицы.
При средней / тяжелой форме орбитопатии выбор метода лечения зависит от активности заболевания. Расчет индекса активности заболевания основан на том факте, что иммуносупрессивная терапия будет эффективной только при наличии активного заболевания (острое воспаление, классически характеризующееся покраснением, отеком, болью). И неэффективной, если воспаление уже разрешено.
Лечение иммунодепрессантами (если заболевание активно) или хирургическое вмешательство (если заболевание неактивно) также рекомендуется после оценки того, что риски лечения оправдывают неблагоприятное воздействие пучеглазия на повседневную жизнь пациента.
Таким образом, лечение первой линии умеренного / тяжелого активного ГО — это внутривенные глюкокортикоиды. Чтобы избежать побочных реакций на такое лечение, рекомендуется не превышать кумулятивную дозу метилпреднизолона в 8 г на курс лечения.
Другим подходящим лечением для активного ГО средней / тяжелой степени является лучевая терапия. Она разрушает Т- лимфоциты, скопившиеся в ретробульбарной ткани. Этот метод особенно подходит для пациентов, которые испытывают головокружение или ограниченные движения глазного яблока. Не рекомендуется превышать кумулятивную лечебную дозу.
Отмечено, что лучевая терапия может привести к временному ухудшению глазных симптомов. Состояние можно облегчить с помощью глюкокортикоидов. В результате клинических испытаний появляется все больше доказательств того, что лучший эффект активного лечения ОГ средней / тяжелой степени достигается при сочетании лечения пероральными глюкокортикоидами с лучевой терапией.
Если процесс орбитопатии неактивен в умеренной / тяжелой степени, рекомендуется хирургическое лечение. Его можно применять при отсутствии активности заболевания не менее 6 месяцев. Последовательность операций следует тщательно спланировать, их рекомендуется выполнять в следующем порядке: декомпрессия глазниц для коррекции экзофтальма, коррекция бликов, пластика век (возможно, бровей).
При легкой форме пучеглазия специальное лечение не показано, поскольку риски лечения не считаются оправданием потенциальных преимуществ. Специальное лечение может быть назначено, если в результате заболевания значительно ухудшается качество жизни. В этой ситуации очень полезен вопросник о качестве жизни, связанный с заболеванием. Имеются данные о том, что может уменьшить повреждение мягких тканей вокруг глаза и улучшить качество жизни, селен, вводимый при легкой форме пучеглазия (100 мкг 2 м.т. / день, 6 месяцев).
Курс лечения пучеглазия индивидуален и не следует забывать об оценке эффективности лечения. Со временем состояние у некоторых пациентов изменяется незначительно, у некоторых симптоматика неуклонно улучшается или ухудшается, а иногда наблюдается волнообразное течение болезни, когда улучшения и обострения повторяются.
Другие методы лечения OG
Притормозить прогрессирование заболевания у некоторых пациентов с ГО средней / тяжелой степени может Ритуксимаб. Это лекарство для биологической терапии, моноклональное антитело, направленное против антигена CD20 на В-лимфоцитах. Ритуксимаб вызывает гибель В-лимфоцитов, в случае орбитопатии — снижает количество антител к рецепторам ТТГ и количество В-лимфоцитов, накопленных в ретробульбарных тканях.
 Механизм действия ритуксимаба
Механизм действия ритуксимаба
Однако одной из наиболее важных побочных реакций при лечении ритуксимабом является иммуносупрессия, что ограничивает применение препарата. Более того, пока нет надежных данных клинических испытаний, подтверждающих эффективность такого лечения. Поэтому лечение ритуксимабом считается целесообразным только у отдельных пациентов с умеренным / тяжелым и недавним началом пучеглазия.
Как возможная альтернатива лечению орбитопатии предлагаются аналоги соматостатина, учитывая, что фибробласты в ретробульбарных тканях имеют рецепторы соматостатина и активность патологии коррелирует с результирующей интенсивностью люминесценции в сцинтиграммах октреотида. Но клиническая эффективность аналогов соматостатина не показала значительного отличия от плацебо в клинических испытаниях и, следовательно, не показана для лечения пучеглазия.
Выводы
Орбитопатия Грейвса — это выражение аутоиммунного процесса, нацеленного на ткани вокруг глазного яблока. Заболевание обычно легко заподозрить клинически, особенно если оно начинается с тиреотоксикоза или тиреотоксикоза в анамнезе, двустороннего экзофтальма и острого или подострого отека структур вокруг глазного яблока.
Специфическое лечение ОГ назначается в зависимости от тяжести и активности заболевания. Очень тяжелое пучеглазие лечится с помощью внутривенных глюкокортикоидов, выполняется декомпрессионная операция, и при обнаружении повреждения роговицы проводится постоянная гидратация поверхности роговицы с соответствующей терапией антибиотиками. Может потребоваться хирургическое вмешательство.
Внутривенное введение глюкокортикоидов является лечением первой линии при умеренном / тяжелом активном заболевании, а декомпрессия или корректирующая операция могут быть выполнены при умеренно / тяжелой неактивной форме.
При легкой форме заболевания специфическое лечение не рекомендуется. Глазные симптомы можно облегчить с помощью общих мер, рекомендуемых при более тяжелых формах заболевания. Необходимо: лечить основное заболевание, отказаться от курения, провести инъекции токсина в верхнее веко, практиковать сон с поднятой головой, носить темные очки.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Эндокринная офтальмопатия
Эндокринная офтальмопатия (ЭОП) — воспаление и отёк мягких тканей ретробульбарного пространства, возникающих в результате аутоиммунной патологии щитовидной железы. Следствием этого является ряд офтальмологических симптомов, среди которых сильнее всего выделяется пучеглазие — яркий симптом Базедовой болезни (болезнь Грейвса, диффузный токсический зоб).

Эндокринная офтальмопатия считается осложнением Базедовой болезни. По статистике, это состояние диагностируется у 25% пациентов с диффузным токсическим зобом. В 6% случаев наблюдается её тяжелая форма. У 0,3% пациентов эндокринная офтальмопатия сопровождается серьёзным риском потери зрения из-за поражения зрительного нерва.
У 20% пациентов пучеглазие и другие признаки офтальмопатии являются первыми симптомами Базедовой болезни. В 85% случаев между началом диффузного токсического зоба и возникновением офтальмопатии проходит не более 18 месяцев. Поражение ретробульбарной клетчатки и глазодвигательных мышц носит двухсторонний характер, с небольшим различием в выраженности симптомов. Только в 15% случаев офтальмопатия затрагивает один глаз. Чаще всего это осложнение диагностируется у женщин. Однако у мужчин симптомы офтальмопатии, как правило, более выражены и чаще приводят к тяжёлым последствиям.
Классификация эндокринной офтальмопатии
В зависимости от степени вовлечения мягких тканей глазницы в процесс различают следующие классы патологии:
- 0 класс — симптомы офтальмопатии отсутствуют;
- 1 класс — начальные признаки офтальмопатии: ретракция верхнего века, его отставание при закрытии глаза. Эти изменения делают взгляд больного удивлённым, пристальным или злобным;
- 2 класс — изменения мягких тканей глаза: отёк конъюнктивы, век, инъекция слизистой конъюнктивальной полости, склеры;
- 3 класс — визуально определяется проптоз глаза (пучеглазие);
- 4 класс — признаки вовлечения глазодвигательных мышц: двоение в глазах;
- 5 класс — патологические изменения роговицы (кератопатия, язва роговицы) глаза из-за лагофтальма (невозможность сомкнуть веки полностью из-за выпячивания глазного яблока);
- 6 класс — резкое снижение остроты зрения из-за вовлечения в патологический процесс зрительного нерва.
Клиническая классификация использует шкалу Европейской группы по изучению офтальмопатии Грейвса, позволяющую оценить степень активности патологии:
- спонтанная ретробульбарная боль;
- боль при взгляде верх или вниз;
- покраснение век;
- инъекция конъюнктивы;
- отек век;
- хемоз;
- воспаление карункулы.
Каждый пункт равен 1 баллу. При наличии 3 и более баллов ЭОП считается достаточно активной. Потеря зрения — самое тяжёлое осложнение, к которому может приводить эндокринная офтальмопатия, симптомы, возникающие при этом (прогрессирующее снижение зрения и/или повреждение роговицы глаза) является признаком тяжёлого течения патологии и требуют экстренного лечения. В противном случае возможны необратимые изменения в зрительном нерве и сетчатке, приводящие к слепоте.
Прогноз
Эндокринная офтальмопатия поддаётся лечению у большинства пациентов. Реальная угроза потери зрения при адекватной терапии возникает только у 0,3% больных. При своевременной диагностике и грамотном лечении прогноз благоприятный. Проблемы возникают у пациентов, обратившихся поздно, или лечившихся у офтальмологов (проявления ЭОП часто принимают за различные офтальмологические заболевания — конъюнктивиты, блефариты, инородные тела и т.п.). По этой причине требуется специализированная терапия в профильном лечебно-профилактическом учреждении всем больным с диагнозом эндокринная офтальмопатия.
Узнайте, в каких клиниках проводят лечение эндокринной офтальмопатии в Москве, на нашем сайте.
Причины эндокринной офтальмопатии
Причина эндокринной офтальмопатии связанна с основным заболеванием — диффузным токсическим зобом или болезнью Грейвса-Базедова-Флаяни. Это аутоиммунное воспаление щитовидной железы, протекающее с диффузным увеличением её объема и массы (зоб), возникающее в результате действия аутоантител к рецептору тиреотропного гормона.
Тиреотропный гормон или ТТГ — гормон гипофиза, стимулирующий секрецию трийодтиронина (Т3) и тироксина (Т4) щитовидной железой. В норме увеличение его уровней способствует росту концентрации тиреоидных гормонов в периферической крови и тканях. Снижение уровня ТТГ приводит к понижению секреции гормонов щитовидки. Таким образом осуществляет регуляция эндокринной функции железы.
Особенность диффузного токсического зоба в нарушении этого механизма из-за аутоиммунного процесса. По непонятным до конца причинам иммунная система начинает интенсивно продуцировать антитела к тканям щитовидной железы. Группа таких аутоантител специфична против рецепторов к тиреотропному гормону, имеющихся на поверхности мембраны фолликулярных клеток щитовидки (анти-рТТГ). Эти антитела присоединяются к рецептору, и из-за похожей структуры начинают оказывать стимулирующее воздействие на ткани щитовидной железы. В результате резко увеличивается секреция тиреоидных гормонов, что приводит к вторичному гипертиреозу (тиреотоксикозу).
Клетки соединительной и жировой ткани глазницы также имеют рецепторы к тиреоидному гормону, из-за чего они могут быть целью повреждающего действия аутоантител при Базедовой болезни. В результате возникает отёк глазодвигательных мышц и ретробульбарной клетчатки, давление в глазнице возрастает, из-за чего глаз фактически выдавливается наружу, подобно пробке в бутылке шампанского. Отёк также нарушает венозный отток, из-за чего страдает и сам глаз. По такому механизму возникает эндокринная офтальмопатия, лечение этой патологии может представлять трудности и требует обязательной терапии основного заболевания.
Симптомы эндокринной офтальмопатии
Разными учёными описано более 30 признаков и симптомов ЭОП. В основном причиной их возникновения считают отёк и воспаление мягких тканей орбиты. Клинически наиболее значимые симптомы:
- выпячивание глазного яблока (пучеглазие) — проптоз;
- появление полоски склеры между краем радужки и веком сверху — признак Кохера;
- расширение глазной щели из-за спазма век, придающее взгляду удивлённый вид — признак Дальримпля;
- дрожание закрытых век — признак Розенбаха;
- редкое или моргание — признак Штельвага;
- отставание или неподвижность верхнего века при взгляде вниз — признак Грефе;
- невозможность полностью сомкнуть веки — лагофтальм;
- отёк век — признак Энрота.
Неспецифические симптомы ЭОП включают в себя:
- распирающие боли за глазами, усиливающиеся при движении глазного яблока;
- чувство «песка» или инородного тела в глазах;
- слезотечение;
- фотофобия;
- пелена перед глазами, двоение;
- покраснение склёры глаза, конъюнктивы, сосудистая инъекция.
Неспецифические симптомы могут возникать из-за лагофтальма — неполное смыкание век приводит к раздражению роговицы, лишённой защиты от пересыхания и попадания инородных тел. В тяжёлых случаях следствием этого является кератопатия, кератит или язва роговицы. Лагофтальм увеличивает риск инфицирования конъюнктивы и склеры.
Нарушение венозного оттока может приводить к увеличению внутриглазного давления, из-за чего больные жалуются на боли в глазах, головные боли. По этой же причине возникают застойные явления в сетчатке, отёк зрительного нерва, ретинопатия. Ущемление или сдавливание зрительного нерва приводит к снижению зрения, сужению полей зрения, исчезновению роговичного рефлекса и потере цветового зрения. Эти признаки свидетельствуют о тяжёлой ЭОП. Степень проптоза варьирует. Его выраженность можно измерить в миллиметрах с помощью специального прибора — экзофтальмометра. При значительном экзофтальме возможен подвывих глазного яблока, приводящем к повреждению зрительного нерва.
Двоение в глазах является признаком миопатии глазодвигательных мышц. Из-за их воспаления могут быть ограничены движения глазного яблока. В начале заболевания эти симптомы могут возникать периодически, однако с течением времени приобретают хронический характер.
Особенность ЭОП — связь с табакокурением. У курящих пациентов симптомы и тяжесть патологии намного более выражены, по сравнению с некурящими. Риск возникновения глазных осложнений тиреотоксикоза у таких больных выше в 5 раз. Отказ от курения является обязательным требованием перед началом лечения, так как облегчает терапию и улучшает прогноз.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика эндокринной офтальмопатии
Диагностика ЭОП основывается на характерных признаках заболевания, которыми сопровождается эндокринная офтальмопатия. Симптомы, характерные для неё, хорошо известны любому врачу-эндокринологу. Но в некоторых случаях проптоз является признаком других патологий глазницы — опухолей, воспаления ретробульбарной клетчатки из-за инфекции, кровоизлияния, переломов глазницы, объёмных образований и т.д. По этой причине диагностика обязательно дополняется лабораторными и инструментальными исследованиями.
Лабораторная диагностика ЭОП
Лабораторная диагностика ЭОП проводится для оценки тиреоидного статуса пациента (гипертиреоз, гипотиреоз, эутиреоз), определения уровней тиреотропного гормона. Высокий уровень тиреоидных гормонов или тиреотоксикоз, низкий уровень ТТГ подтверждает эндокринную природу патологии. Затем проводится анализ крови на аутоантитела к рецепторам ТТГ, тиреоглобулину и тиреопероксидазе. При положительном результате диагноз диффузного токсического зоба, а также эндокринной офтальмопатии, более чем вероятен.
Инструментальная диагностика ЭОП
Инструментальные исследования — УЗИ, МСКТ и МРТ проводят для исключения объёмных образований глазницы. При этом выявляются признаки диффузного отёка ретробульбарной клетчатки, изолированный или диффузный отёк глазодвигательных мышц, диагностируется компрессия зрительного нерва. Такие изменения могут определяться и у пациентов без явных признаков патологии.
Лечение эндокринной офтальмопатии
Тактика лечения ЭОП зависит от тяжести состояния. При наличии угрозы потери зрения, ведётся агрессивная терапии, вплоть до хирургического вмешательства.
Лечение тяжёлой эндокринной офтальмопатии
Основой консервативной терапии тяжёлых форм ЭОП является системное назначение высоких доз глюкокортикостероидов (пульс-терапия) — преднизолона, метилпреднизолона. Предпочтительный метод введения препаратов — внутривенный (меньше осложнений, по сравнению с таблетированными средствами). Ретробульбарное введение ГКС не рекомендуется. Улучшение состояния наблюдается через 1-2 недели. При назначении глюкокортикостероидов необходимо учитывать вероятность рецидива после отмены препаратов (синдром отмены).
Существует много схем назначения глюкокортикостероидов при ЭОП. Доза препаратов варьирует от 60-80 мг в день, на протяжении нескольких месяцев, до 500 мг в неделю, на протяжении 6 недель, с последующим переходом на поддерживающую дозу или постепенную отмену. При отсутствии эффекта от системной гормональной терапии проводится хирургическая декомпрессия орбиты (удаляется часть костей глазницы).
Применение лучевой терапии на область орбиты имеет противоречивые сведения об эффективности у пациентов с диагнозом эндокринная офтальмопатия, лечение таким образом может привести к плохим результатам в долгосрочной перспективе. Суммарная доза облучения не должна превышать 20 грей. В целом, метод не считается приемлемой альтернативой глюкокортикостероидам.
Кератопатия или язва роговицы, возникающие как следствие неполного смыкания век, часто являются осложнением тяжёлой ЭОП. В таких случаях назначается местное лечение с помощью ежечасного нанесения антибактериальных, увлажняющих и заживляющих средств. Цель лечения — добиться полного закрытия глазной щели. В таких случаях декомпрессия орбиты является альтернативным способом предотвратить дальнейшее повреждение роговицы (с возможной перфорацией и потерей зрения).
При отсутствии эффекта от назначения ГКС возможно начало иммуносупрессивной терапии, подавляющей аутоиммунный процесс. Для лечения применяются циклоспорин, азатиоприн. Эффективность иммуносупрессивной терапии не доказана и многими учёнными считается терапией отчаяния — когда все возможные методы не дали эффекта.
Удаление щитовидной железы в сочетании с гормональной терапией или без у некоторых пациентов по эффективности сравнимо с назначением кортикостероидов. Однако однозначных рекомендаций и показаний к этому виду лечения нет.
Похожая тактика применяется и при ЭОП средней степени тяжести. В целом, даже такие экстремальные методы, как хирургическая декомпрессия, считаются достаточно безопасными. Лечение даёт положительный эффект у более чем 80% пациентов с тяжёлой офтальмопатией.
Лечение лёгкой ЭОП
У части больных офтальмопатия протекает в лёгкой форме. В таких случаях показанием к лечению с помощью глюкокортикостероидов является желание пациента улучшить свое качество жизни. В целом, для этой группы больных приём кортикостероидов не показан, так как риск их назначения превышает возможный положительный эффект. Вместо этого назначаются местные противовоспалительные препараты и средства, увлажняющие слизистую глаза.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- https://medcentr-diana-spb.ru/endokrinologiya/orbitopatija-pucheglazie-vyzvannaja-patologiej-shhitovidnoj-zhelezy-lechitsja-u-jendokrinologa/.
- https://www.medcentrservis.ru/disease/ehndokrinnaya-oftalmopatiya/.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Wise, «Review of the History of Medicine» (Л., 1967).