Астигматизм — что это такое, симптомы, диагностика зрения. Как лечить астигматизм глаз. Противопоказания. Лечение в офтальмологии. LensMaster.ru 2021-01-19T16:25:20+03:00
Астигматизм относится к аномалиям рефракции — заболеваниям глаз, связанным с нарушением фокусировки изображения. Общие симптомы всех подобных патологий — расплывчатость картинки, дискомфорт и быстрая утомляемость при глазных нагрузках. Согласно статистике ВОЗ, аномалии рефракции встречаются у более чем 150 млн человек в мире, и в 10 % случаев наблюдается именно астигматизм.
Оглавление
- Астигматизм — что это за патология?
- Как влияет астигматизм на зрение
- Почему возникает астигматизм
- Симптомы астигматизма
- Диагностика астигматизма
- Диагностика астигматизма
- Как лечить астигматизм
- Методы профилактики
Астигматизм — что это за патология?
В переводе с латыни это слово означает «отсутствие точки фокуса». Название помогает понять, что такое астигматизм: это искажение изображения из-за расфокусировки оптических лучей, проходящих через глазной аппарат.
Здоровый глаз имеет ровную сферическую поверхность роговицы и хрусталика. Они одинаково изогнуты во всех направлениях, за счет чего глаз фокусирует свет и передает четкое изображение на сетчатку.
Что это такое — астигматизм? При этом состоянии сферичность роговицы и реже — хрусталика нарушена. Из-за этого преломляющая сила на разных участках поверхности отличается, а оптические лучи искажаются. В результате изображение получается размытым или непропорциональным.
В зависимости от того, какими дополнительными нарушениями рефракции осложнен астигматизм, выделяют несколько его видов:
- Простой гиперметропический: дальнозоркость в одном главном меридиане и нормальные зрительные функции (эмметропия) во втором.
- Простой миопический: близорукость в одном главном меридиане и эмметропия в другом.
- Сложный гиперметропический: дальнозоркость наблюдается в обоих главных меридианах.
- Сложный миопический: близорукость в двух главных меридианах.
- Смешанный: сочетание дальнозоркости в одном меридиане и близорукости в другом.
Как влияет астигматизм на зрение
Всем нам хорошо известны понятия близорукости и дальнозоркости, когда проблемы возникают с восприятием предметов на близком или далеком расстоянии. Что же такое астигматизм глаз и как он влияет на зрение? Люди, страдающие от этой патологии, видят искаженную картинку. Некоторые области (или все предметы) могут быть размытыми, у других нарушены пропорции. Офтальмологи любят проводить аналогию с отражением на металлической ложке: картинка местами нечеткая, местами непропорциональная. При этом абсолютно не имеет значения, на каком расстоянии расположен предмет.
На уровень искажения предметов влияет тяжесть патологии. При разнице в меридианах меньше 1 D (диоптрия) искажения практически незаметны и не доставляют дискомфорта человеку. В целом офтальмологи выделяют три степени астигматизма:
- слабая — до 3 D;
- средняя — 3-6 D;
- высокая — более 6 D.
Слабая степень, как правило, требует минимальной коррекции. При средней ухудшение зрения становится ощутимым, очертания предметов «плывут», необходимо лечение астигматизма. Высокая степень характеризуется сильным искажением предметов и рядом сопутствующих симптомов, связанных с повышенной зрительной утомляемостью: резью в глазах, головными болями, головокружением, двоением предметов.
Вот фото, которое показывает, что это такое — астигматизм глаз и как видит человек с такой патологией.
Почему возникает астигматизм
Астигматизм может быть врожденным и приобретенным. Разберем причины, почему проявляется это заболевание.
Врожденный астигматизм | Приобретенный астигматизм |
Причиной являются наследственные генетические изменения, провоцирующие нарушения сферичности хрусталика или роговицы глаза: неравномерное развитие костей глазницы, нарушение работы глазных мышц и др. Врожденный астигматизм может проявляться у альбиносов, детей с врожденным пигментным ретинитом, а также при алкогольном синдроме плода. | Приобретенный астигматизм проявляется в результате:
|
Симптомы астигматизма
Первые признаки астигматизма проявляются в детском возрасте. К сожалению, малыши редко могут сформулировать проблемы и объяснить, что испытывают дискомфорт. Именно поэтому проходить обследования детям требуется с первых месяцев жизни.
Главное проявление астигматизма глаз — расфокусировка зрения и расплывчатость картинки. Кроме того, на патологию могут указывать следующие симптомы:
- повышенная усталость глаз;
- головная боль при зрительных нагрузках;
- ощущение постороннего объекта в глазу;
- двоение предметов;
- жжение, болезненные ощущения в глазах;
- сложности с удержанием внимания;
- проблемы с визуальным определением расстояния до предметов.
У детей падает успеваемость. Они испытывают сложности с чтением и письмом, путая похожие по написанию буквы и цифры.
Астигматизм особенно важно вовремя выявить у детей. Если не скорректировать зрение своевременно, может развиться амблиопия, или «ленивый глаз». Из-за того, что в период раннего развития зрения происходит неадекватная стимуляция зрительной системы (постоянно «размазанная» картинка), формируется неодинаковая рефракция, происходят структурные изменения в отделах глаз и наблюдается существенное, не поддающееся коррекции снижение зрения.
Диагностика астигматизма
В офтальмологии используются несколько способов диагностики астигматизма. Самый показательный — рефрактометрия: анализ преломляющей способности глаза, который позволяет выявить нарушения рефракции. Еще один популярный метод — визометрия, знакомая всем проверка зрения с помощью таблиц. Она выполняется сначала без коррекции, а затем с коррекцией, когда перед глазом размещаются цилиндрические линзы с разной преломляющей силой. Также выявить проблемы помогает скиаскопия, или метод теневой пробы: пациенту дают «примерить» сферические и цилиндрические линзы, а доктор наблюдает за движениями теней на зрачковой области.
Также могут быть назначены:
- УЗИ глазных яблок;
- компьютерная кератотопография;
- офтальмометрия;
- авторефрактометрия и другие методы.
Как лечить астигматизм
Можно ли вылечить астигматизм? Да, для этого используются консервативные и хирургические методы. Рассмотрим каждый из них подробнее.
Оптическая коррекция астигматизма
Дольше всего для коррекции астигматизма используются очки — этот метод применяется уже более 40 лет. Очки могут быть с цилиндрическими или сфероцилиндрическими линзами. Врачи определяют точное направление глазных меридианов, степень астигматизма, сопутствующие рефракции (близорукость, дальнозоркость). Лечится ли астигматизм при помощи очков? Нет, они позволяют лишь улучшить зрение, пока носятся. У очков есть несколько недостатков: они хорошо справляются с задачей исправления картинки, если человек смотрит прямо, а при смещении направления взгляда изображение вновь искажается. Это может вызывать головокружение, тошноту, повышенную усталость глаз.
Использование контактных линз — более прогрессивный способ, чем ношение очков. Они плотно прилегают к роговице, поэтому позволяют полностью избежать искажений и корректируют зрение не только по центру, но и на периферии. Для исправления астигматизма обычно используются мягкие торические контактные линзы. Ведущие производители — Alcon, Cooper Vision, iWear. Ознакомиться с каталогом и изучить цены на такие контактные линзы вы можете в нашем каталоге.
Хирургическая коррекция астигматизма
Для лечения астигматизма у взрослых сегодня чаще всего рекомендуют лазерную коррекцию зрения. Эта процедура позволяет провести кератотомию — удаление части роговой оболочки и уменьшение силы ее рефракции — при помощи высокоточных лазеров. Процедура выполняется под местной анестезией и практически не имеет осложнений.
В случае если причиной развития патологии является деформация хрусталика, проводится операция по его замене. Как лечится астигматизм у взрослых таким способом? После детального обследования офтальмолог изготавливает интраокулярные линзы (ИОЛ), которыми заменяется поврежденный хрусталик. Могут использоваться разные типы ИОЛ — торические, мультифокальные, факические.
Еще один способ лечения — термокератокоагуляция: прожигание роговицы при помощи металлической иглы или лазерного луча. Толщину роговичной ткани уменьшают в центре оптической зоны или на периферии. Это позволяет добиться увеличения преломляющей силы роговицы.
Для операций при астигматизме есть противопоказания. Так, оперативное вмешательство невозможно при патологиях сетчатки, проблемах с роговицей, некоторых заболеваниях глаз (катаракта, глаукома), при наличии инфекционных болезней, сахарного диабета, онкологии, туберкулеза, в период беременности и лактации.
Методы профилактики
Теперь, когда мы выяснили, как вылечить астигматизм, поговорим о том, как предотвратить развитие патологии. Необходимо регулярно посещать офтальмолога и проверять зрение, чтобы заметить изменения на ранних стадиях. Полезна будет гимнастика для глаз: упражнения помогут расслабить глазные мышцы, улучшить кровообращение и нормализовать обменные процессы.
Для профилактики астигматизма у детей стоит следить, чтобы глаза не перенапрягались: ограничить время с гаджетами и контролировать правильную посадку и уровень освещенности во время занятий. Также окулисты рекомендуют регулярно пропивать курсы поливитаминов, предназначенных для глаз.
Патологии роговицы: причины, симптомы, лечение
Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
К ним принадлежат:
- кератиты;
- дистрофии;
- злокачественные образования (встречаются редко);
- нарушения формы и размеров.
В большинстве случаев диагностируются кератиты — воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа — болезни, изменяющие размер роговой оболочки.
Кератомаляция характеризуется «молочным» помутнением роговицы, которое в течение суток может захватить все ее слои. При этом роговая оболочка разрушается, что приводит к выпадению внутренних структур глаза. Все процессы происходят совершенно безболезненно.
Кератоконус — наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус — генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон — помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа — патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
- генетических особенностей;
- инфекционных заболеваний;
- бытовых и производственных травм;
- термических и химических ожогов;
- офтальмологических операций;
- экологических условий;
- дефицита витаминов в рационе;
- недостатка слезной жидкости;
- образования злокачественных опухолей;
- болезни матери во время беременности;
- возрастных изменений;
- несоблюдения правил применения контактных линз (постоянное ношение приводит к гипоксии — дефициту кислорода, что становится причиной помутнения и разрушения роговой оболочки).
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
- светобоязнью;
- слезотечением;
- выделением гноя;
- нарушением прозрачности роговицы;
- покраснением глаза;
- неконтролируемым сокращением глазных мышц;
- болью и жжением;
- ощущением соринки в глазу;
- ослаблением зрения.
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
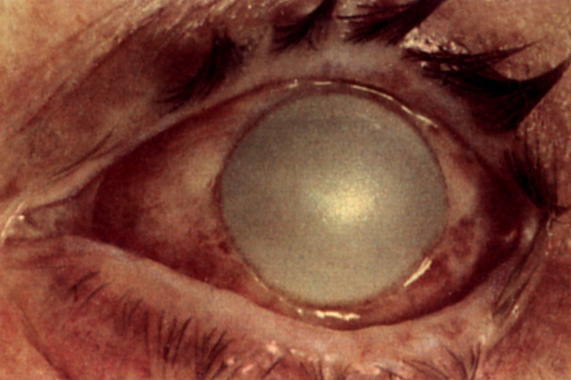
- Облачко — слабое сероватое помутнение, не имеющее резких границ. Простым глазом его заметить почти невозможно. Чтобы обнаружить облачко, используют боковое освещение или щелевую лампу.
- Пятно роговицы — помутнение беловатого или сероватого цвета. Его легко можно увидеть невооруженным глазом.
- Бельмо — хорошо заметный белый рубец, внутрь которого прорастают сосуды.
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
- офтальмометрию;
- кератографию;
- кератометрию;
- электроретинографию;
- рефрактометрию;
- тонометрию;
- оптическую когерентную томографию;
- лазерную доплерометрию;
- биомикроскопию.
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
- антибактериальных препаратов — при инфекционных заболеваниях;
- местных глюкокортикостероидов (мазей, глазных капель, искусственных слез) -подавляют воспалительные процессы;
- иммунодепрессивных средств — необходимы при системных поражениях соединительной ткани, приводящих к истончению и изъязвлению роговицы;
- лекарств, улучшающих трофику роговицы;
- медикаментов, способствующих регенерации эпителия.
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.
Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
- сквозная — заменяют все слои роговицы;
- передняя послойная — трансплантат устанавливают только в передние слои;
- задняя послойная — пересадка производится только в задних слоях.
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.
Строение и функции роговицы глаза человека
Глазное яблоко имеет шаровидную форму. БОльшая часть его поверхности покрыто склерой — плотной соединительной оболочкой. Она выполняет опорную и защитную функции. В передней части глаза склера переходит в прозрачную роговицу, которая занимает 1/6 поверхности глазного яблока и берёт на себя основную функцию преломления световых лучей. Именно она является той оптической средой, свойства которой определяют остроту зрения. Оптическая сила роговицы составляет 44 диоптрии.
В норме роговица представлена прозрачной бессосудистой тканью. Она содержит строго определённое количество воды и имеет упорядоченную структуру. Здоровая роговица не только прозрачная, но и гладкая, блестящая. Она имеет сферическую форму и обладает высокой чувствительностью.
Строение роговицы
Средние размеры роговицы таковы: 11,5 мм по вертикали, 12 мм по горизонтали. Толщина роговичного слоя варьирует от 500 микрон в центре до 1 мм на периферии. В строении роговицы различают пять слоёв: передний эпителий, боуменова оболочка, строма, десцеметова оболочка, эндотелий.
Передний эпителиальный слой является оболочкой, которой свойственно быстрое восстановление. Она не подвержена ороговению, и на ней не образуются рубцы. Передний эпителиальный слой выполняет функцию защиты и быстро регенерируется.
Боуменова оболочка (мембрана) — это бесклеточный слой, который при повреждении образует рубцы.
Строма роговицы состоит из определённым образом ориентированных коллагеновых волокон. Этот слой занимает 90% всей толщины роговицы. Его межклеточное пространство заполнено хондроитинсульфатом и кератансульфатом.
Десцеметова оболочка состоит из тончайших коллагеновых волокон и представляет собой базальную мембрану эндотелия. Этот слой препятствует распространению инфекции внутрь глаза.
Эндотелий хоть и является монослоем клеток гексагональной формы, выполняет ряд важнейших функций. В частности, этот слой участвует в питании роговицы и поддерживает стабильность её состояния при изменениях внутриглазного давления. К сожалению, эндотелий совершенно лишён способности к регенерации, поэтому с возрастом число клеток этого слоя уменьшается и он истончается.
Иннервация роговицы происходит на окончаниях первой ветви тройничного нерва.
Роговица окружена сетью кровеносных сосудов. Её питание обеспечивается капиллярами, влагой передней камеры, нервными окончаниями и слёзной плёнкой.
Роговичный рефлекс и защитные функции роговицы
Функция оптического преломления делает роговицу первой ступенью в работе всей зрительной системы. Однако помимо этого, как и склера, эта часть оболочки глазного яблока защищает его от внешней среды. При этом именно роговица принимает на себя всевозможные воздействия извне (пыль, ветер, влагу, перепады температур).
Чрезвычайная чувствительность обеспечивает надёжную защиту не только более глубоких структур глаза, но и самой роговицы. Малейшее раздражение, испуг или промелькнувшая перед глазом частица, вызывают безусловный рефлекс — моргание, сочетающееся со слезотечением. Таким образом роговица сама себя защищает от повреждения, яркого света и других нежелательных воздействий. При моргании глаз закатывается под веком наверх и происходит слезовыделение, смывающее возможные частицы пыли к уголку глаза.
Заболевания роговицы и их симптомы
Изменения формы и преломляющей силы роговицы
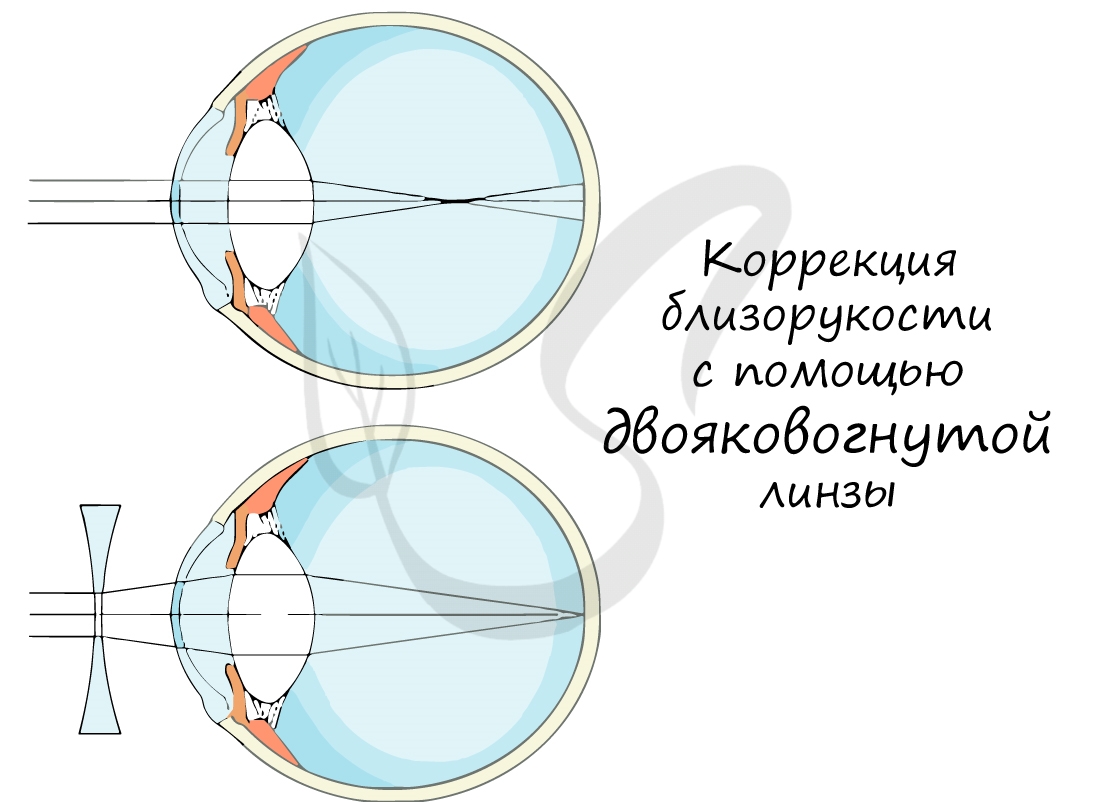
- Отклонение изгиба роговицы в сторону большей крутизны свойственно для близорукости.
- При дальнозоркости роговица имеет более уплощённую форму, чем таковая в норме.
- Для астигматизма свойственны нарушения формы роговицы в различных плоскостях.
- Мегалокорнеа и микрокорнеа — врожденные аномалии формы роговицы.
Повреждения поверхностного эпителия роговицы
- Точечные эрозии. Нарушение целостности эпителия роговицы нередко сопровождает различные заболевания глаз. Эродироваться роговица может вследствие неправильного подбора контактных линз, при синдроме «сухого глаза», лагофтальме, весеннем катаре, кератите, а также как реакция на некоторые глазные капли.
- Отёк эпителия может быть следствием резкого скачка внутриглазного давления или свидетельствовать о повреждениях эндотелиального слоя.
- Точечный эпителиальный кератит может сопровождать вирусные офтальмологические заболевания. При осмотре обнаруживаются набухшие зернистые клетки эпителия.
- Нити — слизистые образования в форме запятой. Могут образовываться на фоне кератоконъюнктивита, сопровождать рецидивирующую эрозию или синдром «сухого глаза». Нити обычно прикреплены одним концом к поверхности роговицы и не смываются слезой.
Повереждения стромы роговицы
- Образование инфильтратов. Инфильтраты возникают в результате активного воспаления и являются участками роговицы, вовлечёнными в этот процесс. Они могут образовываться от механических повреждений (например, при ношении линз) или иметь инфекционный генез.
- Отёк стромы. При развитии отёка стромы наблюдается её утолщение и потеря прозрачность. Строма может отекать при кератитах, кератоконусе, повреждении эндотелия, дистрофии Фукса, а также после оперативного вмешательства на глазах.
- Васкуляризация (врастание сосудов). В норме роговица представляет собой бессосудистую ткань. Сосуды могут врастать в её слои вследствие перенесённых воспалительных заболеваний.
Повреждение десцеметовой оболочки
- Разрывы могут быть следствием травм роговицы или возникать как осложнение кератоконуса.
- Складки чаще всего образуются как результат хирургического травмирования.
Методы диагностики роговицы
Роговица изучается с целью выявления возможных повреждений её слоёв, а также для оценки её кривизны как возможной причины снижения остроты зрения. Проводятся следующие офтальмологические исследования:
- Биомикроскопия роговицы. Стандартный осмотр роговицы под микроскопом с подсветкой. Такая диагностика позволяет выявить большинство заболеваний, а также травмирование и изменение кривизны роговицы.
- Пахиметрия позволяет замерить толщину роговицы. Это исследование проводится с использованием ультразвука.
- Зеркальная микроскопия — исследование эндотелиального слоя методом фотографирования. При этом анализируется форма клеток и подсчитывается их количество на 1 кв. мм площади. Нормальной плотностью считается показатель 3000 клеток на 1 кв. мм.
- Кератометрия позволяет измерить кривизну передней поверхности роговицы.
- Топография роговицы — полное компьютерное исследование всей площади роговицы. Позволяет точечно проанализировать роговицу по толщине, кривизне и силе преломления.
- Микробиологические исследования направлены на изучение микрофлоры поверхности роговицы. Материал для этого исследования забирается под местной капельной анестезией.
- Биопсия роговицы целесообразна при непоказательных или малоинформативных результатах соскобов и посевов.
Основные принципы лечения заболеваний роговицы
Заболевания, обусловленные изменённой кривизной роговицы, требуют коррекции при помощи линз или очков. В тяжёлых случаях для устранения рефракционных нарушений может потребоваться хирургического лечения путём лазерной операции (ЛАСИК и его производные).
Бельма и помутнения роговицы лечатся методом сквозной или послойной кератопластики.
Инфекционные заболевания роговицы требуют антибактериальных и противовирусных препаратов в виде капель, таблеток, инъекций.
Глюкокортикоиды местного действия способствуют подавлению воспалительных процессов и препятствуют образованию рубцов (Дексаметазон и его производные).
При поверхностных травмах роговицы широко применяются средства, ускоряющие регенерацию тканей эпителия (Корнерегель, Тауфон, Солкосерил, Баларпан и т.д.).
При ряде заболеваний, сопровождающихся сухостью роговицы, показано увлажнение глаза слезозаменяющими каплями (Систейн, Хило-Комод и другие).
При кератоконусе могут применяться жесткие контактные линзы, коллагеновый кросслинкинг и имплантация инстрастромальных сегментов (колец). В более тяжелых случаях прибегают к сковзной кератопластике (пересадке роговицы).
Задать уточняющие вопросы и записаться на прием в нашу клинику вы можете онлайн или по телефону в Москве:
Диагностика и хирургическое лечение кератоконуса: +7(495)369-17-15
Подбор жестких склеральных контактных линз: +7(495)369-17-56.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- Guardia, «La Médecine à travers les âges».
- https://www.lensmaster.ru/articles/astigmatizm.html.
- https://optic-center.ru/articles/patologii-rogovitsy-prichiny-simptomy-lechenie/.
- https://keratoconusa.net/ketatoconus/keratoconus-poleznoe/58-rogovica-glaza-cheloveka.html.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- Baas, «Geschichte d. Medicin».
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.