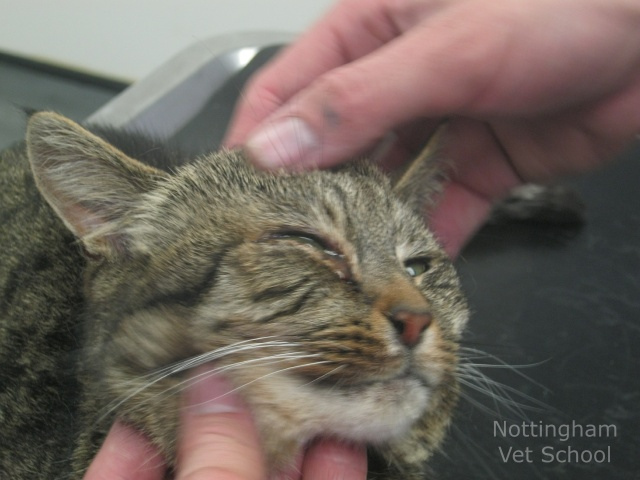
Конъюнктивит — это полиэтиологическое заболевание. Развивается оно по разным причинам. Виновниками его появления могут быть бактерии, вирусы, грибки, а также различные факторы, которые не являются инфекционными. От них зависит форма протекания болезни и способы ее лечения. Рассмотрим подробнее особенности данной патологии.
Что такое конъюнктивит?
Конъюнктивит — это одно из самых распространенных глазных заболеваний, при которых воспаляется конъюнктива — соединительная оболочка.
Сопровождается он типичными для многих офтальмопатологий симптомами. К ним относятся слезотечение, зуд и жжение в глазах, светобоязнь. Как отличить конъюнктивит от других похожих болезней? Необходимо рассмотреть причины этого заболевания и признаки, характерные для каждой его разновидности.
Причины возникновения конъюнктивита
Выделяется две группы факторов, которые приводят к развитию воспаления слизистой глаза. Можно назвать их прямыми и косвенными. Основными, или прямыми, причинами конъюнктивита являются:
- Бактерии — стафилококки, стрептококки, синегнойная палочка, палочка Коха-Уикса, менингококки, пневмококки и другие микробы патогенного характера. Обычно они вызывают воспаление сразу после контакта с соединительной оболочкой.
- Грибки — кандиды, аспергиллы и др. Они еще называются микозами. Многие из них обитают на коже человека. Относятся к группе условно-патогенных паразитов, которые вызывают заболевание при определенных условиях, например, при ослабленной иммунной системе.
- Вирусы — оспенный, коревой, аденовирусы, герпетический. Конъюнктивит при поражении организма подобными инфекциями развивается как вторичное заболевание.
- Хламидия — микроб, занимающий промежуточное положение между бактериями и вирусами. Воспаление конъюнктивы, вызванное этим патогеном, напоминает бактериальную инфекцию. Чем они отличаются, расскажем далее.
- Факторы неинфекционного происхождения. В эту группу причин конъюнктивита входят различные химические вещества, дым, пыль и другие раздражители, включая аллергены. В отличие от патогенных микроорганизмов, которые потенциально опасны для всех, неинфекционные факторы могут вызвать воспалительный процесс только у некоторых людей.
Это непосредственные возбудители конъюнктивита. Есть и другие причины заболевания — располагающие факторы. Перечислим и их:
- слабый иммунитет и болезни, отражающиеся на нем — туберкулез, СПИД, ВИЧ;
- инфекционные болезни органов зрения — кератит, блефарит, увеит, эписклерит;
- синдром «сухого глаза»;
- патологии зрения — астигматизм, пресбиопия, миопия, гиперметропия;
- механическая травма глазного яблока;
- операции на глазах и несоблюдение рекомендаций врача в период реабилитации;
- вирусные болезни — ОРВИ, корь, грипп, ОРЗ;
- кариес;
- кожные заболевания;
- проблемы с пищеварительной системой;
- плохая гигиены, в том числе при эксплуатации контактных линз;
- аллергия.
Конъюнктива — это наружный покров глазного яблока и самая уязвимая его структура. Заболевания соединительной оболочки могут быть вызваны разными причинами, поэтому конъюнктивит и считается недугом полиэтиологическим. Необходимо выявить возбудителя воспалительного процесса. Тогда станет понятно, чем его лечить. Перейдем к симптомам патологии.
Как протекает конъюнктивит?
Сначала перечислим общие для всех типов данной болезни признаки, после чего рассмотрим специфические симптомы, характерные для того или иного вида конъюнктивита. Общие можно разделить на две группы — неофтальмологические и офтальмологические. К первым, которые не связаны с глазами, относятся:
- повышенная температура тела;
- общее недомогание, сонливость, утомляемость;
- кашель, насморк, першение в горле;
- головные боли;
- воспаление лимфатических узлов.
Эти симптомы наблюдаются не при всех разновидностях конъюнктивита. Какие-то из них характерны для вирусной инфекции, некоторые возникают при аллергическом воспалении. Офтальмологическими признаками являются:
- зуд, жжение, резь и боль в глазах;
- слезоточивость;
- блефароспазм;
- отделение слизистого и/или гнойного экссудат;
- покраснение конъюнктивы и краев век;
- отечность;
- высыпания на веках и коже вокруг глаз, пузырьки;
- фолликулы;
- пленочные образования;
- конъюнктивальные кровоизлияния;
- кровотечения.
От чего зависит симптоматика заболевания? Как понять, что конъюнктивит имеет бактериальную природу, а, например, не вирусную или аллергическую? Для каждого типа рассматриваемой болезни характерен набор соответствующих признаков. Разновидность и форма протекания определяются причинами воспаления. Перечислим виды конъюнктивита.
Классификация конъюнктивитов
Есть несколько оснований для разделения этой болезни на виды и формы. Так, по локализации и распространенности конъюнктивит бывает односторонним и двусторонним. В первом случае он развивается на одном глазном яблоке, во втором — охватывает оба глаза. В самом начале воспаление обычно одностороннее. Однако не всегда удается локализовать патологический процесс. Бактерии и вирусы отличаются повышенной контагиозностью. Зачастую инфекция переходит и на второй глаз. Причем произойти это может через несколько дней или даже недель после заражения первого. Конъюнктивит обоих глаз лечится примерно столько же, сколько и односторонняя его форма. Сразу двусторонний характер принимает хламидийная инфекция. Характерно это и для аллергической реакции. Лечатся при конъюнктивите всегда оба глаза, даже если воспаление охватило только один из них.
Причины — еще одно основание для классификации. Оно является определяющим при назначении лекарственных средств. По данному показателю конъюнктивит разделяется на следующие виды:
- бактериальный;
- вирусный;
- хламидийный;
- грибковый.
Каждый из них подразделяется еще на несколько типов. Также конъюнктивиты различаются по форме протекания, две основные из которых — острая и хроническая.
Как конъюнктивит протекает? Острое и хроническое воспаление
Остро почти всегда развиваются следующие формы конъюнктивита: бактериальный, хламидийный, аллергический. Они возникают внезапно. Инкубационный период таких болезней очень короткий — от нескольких часов при аллергии до одного-двух суток при бактериальной инфекции. Симптомы ярко выраженные. Игнорировать их невозможно. Пациенту приходится брать больничный. Лечить острый конъюнктивит нужно с первых дней болезни. Не пытайтесь устранить ее признаки народными средствами или оказавшимися в домашней аптечке глазными каплями. Несвоевременно начатое лечение может стать причиной осложнений.
Как понять, что конъюнктивит стал хроническим? Симптомы его станут умеренными. Вместо гноя будет выделяться слизь, причем в небольшом объеме. Глаза у человека при длительном течении заболевания практически всегда покрасневшие. Выглядит пациент очень уставшим. Уже через несколько часов после чтения или другой деятельности, связанной со зрительной нагрузкой, начинается слезотечение, зуд и симптомы астенопии — повышенной утомляемости органов зрения. К вечеру снижается зоркость. Хронический конъюнктивит может протекать месяцами. Аллергические воспаления у некоторых людей не проходят годами.
Конъюнктивит протекает еще и в других формах — гнойной, катаральной, фолликулярной, пленчатой. Первая характерна для бактериального и хламидийного, другие три наблюдаются при вирусных инфекциях. Чем и как нужно лечить все эти болезни? Рассмотрим особенности терапии каждой из них отдельно.
Как лечить бактериальный конъюнктивит?
Бактерии вызывают воспаление, протекающее остро и в гнойной форме. Данный симптом наблюдаются при всех бактериальных инфекциях. Много гноя выделяется при болезнях, вызванных стрептококками и гонококками. Для пневмококкового конъюнктивита характерно появление на слизистой глаза красный точек. Это значит, что произошло кровоизлияние. При дифтерийном воспалительном процессе на конъюнктиве образуются полупрозрачные пленки. Они постепенно темнеют и уплотняются, срастаясь с тканями глаза.
Все бактериальные конъюнктивиты лечат с помощью антибактериальных капель и мазей. Также назначаются антибиотики, которые принимаются курсами. Почти все лекарства местного действия. Это относится и к препаратам, предназначенным для купирования симптомов. Обычно используются увлажняющие растворы, в составе которых присутствуют компоненты природной слезы. Такие капли восстанавливают слезную пленку, устраняя сухость, зуд и жжение. При бактериальном конъюнктивите глаза нужно несколько раз в день промывать раствором «Фурацилина». Инстилляция капель проводится только после этой процедуры.
Бактериальный конъюнктивит — заболевание очень заразное. Пациент должен находиться дома и соблюдать правила гигиены, чтобы не заразить других людей. Кроме того, нужно постараться избежать инфицирования второго глаза. Удается это редко, но меры предосторожности принять необходимо. Чаще мойте руки и лицо, проветривайте квартиру не менее двух раз в день, делайте промывание век утром, вечером и каждый раз при появлении слизи и гноя, лекарства закапывайте в оба глаза.
Чем лечить конъюнктивит вирусного типа?
Понять, что развивается конъюнктивит вирусной этиологии, достаточно просто. Если он герпетический, то на веках появляются пузырьки, которые возникают при герпесе. Если же речь идет об аденовирусном воспалении, то будут беспокоить такие симптомы, как повышенная температура тела, кашель, насморк, головная боль, сонливость. Кроме того, воспаление на глазах появляется только через 7-10 дней после начала ОРВИ или гриппа. Если в ходе лечения вирусной болезни, возникли офтальмологические признаки, вероятнее всего, начинается вирусный конъюнктивит.
Как уже было отмечено, есть три формы вирусного воспаления. Катаральное считается самым легким, так как оно не сопровождается осложнениями. Признаки его умеренные: глаза слезятся, но не сильно, гноя не наблюдается, слизистых выделений мало. Проходит болезнь примерно через 5-7 дней.
Фолликулярный конъюнктивит протекает в более тяжелой форме. Специфический его симптом — фолликулы на соединительной оболочке. Они представляют собой овальные образования, заполненные лимфой. Из-за них сильно слезятся глаза, развивается блефароспазм — непроизвольное смыкание век. Лечить конъюнктивит приходится дольше, не менее 3 недель.
Есть еще более сложная форма вирусного воспаления конъюнктивы, при котором на ней появляются пленки. Это заболевание — пленчатый конъюнктивит. Диагностируется он редко и преимущественно у детей до 3 лет. Можно считать эту разновидность патологии и как стадию — самую тяжелую. Пленки в самом начале болезни удаляются ватой, но они впоследствии уплотняются. Если попытаться их оторвать, возникнет кровотечение. Этот процесс может привести к рубцеванию тканей, что в детском возрасте особенно опасно.
При вирусных инфекциях назначаются противовирусные препараты. Не все считают их эффективными. В принципе, организм сам борется с вирусами. Необходимо только немного помочь ему в этом. Для этого нужно принимать витамины и хорошо питаться, даже если нет аппетита. Чтобы избежать развития бактериальной инфекции, рекомендуется закапывать антибактериальные капли. Антибиотики не используются, так как на вирусы они не воздействуют.
Чем лечить грибковый конъюнктивит?
Микозы вызывают преимущественно подострое воспаление. Симптомы его умеренные. Иногда они появляются и исчезают без лечения. Так может продолжаться несколько месяцев. Однако игнорировать признаки такого заболевания не стоит. Во-первых, грибковые инфекции почти всегда развиваются на фоне блефарита и кератита. Во-вторых, они могут спровоцировать возникновение кератоконъюнктивита. В-третьих, сам грибковый конъюнктивит станет хроническим.
При воспалении, вызванном микозами, наблюдаются типичные для всех конъюнктивитов симптомы. Они не всегда выраженные, но беспокойство должно вызывать наличие даже двух-трех признаков. Лечится офтальмомикоз антигрибковыми средствами. Они назначаются в виде капель. Через несколько дней после начала лечения болезнь отступает, но необходимо завершить курс терапии, чтобы конъюнктивит не перешел в латентную форму. Как понять, что заболевание вылечено? Для этого нужно повторно пройти обследование, прежде всего, сдать мазки со слизистой глаза. В среднем продолжительность болезни составляет 4-6 недель.
Хламидийный конъюнктивит
Его еще называют «банным» и «бассейным», так как часто им заражаются именно в этих местах отдыха. Даже если воспаление возникло на одном глазу, второй, скорее всего, воспалится через несколько дней. При такой патологии помогают не все антибактериальные капли. Почти всегда назначаются антибиотики. Зачастую требуется применение противовоспалительных средств. Также не обойтись без увлажняющих растворов типа «Искусственной слезы».
Лечение аллергии на глазах
Аллергический конъюнктивит — заболевание, которое является единственным незаразным из всех перечисленных видов рассматриваемой патологии. Аллергия может возникнуть абсолютно на любое вещество — шерсть животных, пыльцу растений, пыль, пух, лекарства, косметику. Почти всегда такие болезни хронические, хотя и развиваются они остро. После попадания аллергена на конъюнктиву у больного начинают чесаться глаза, текут слезы, беспокоит насморк. Чтобы избавиться от этих признаков, нужно перестать контактировать с раздражителем. Не всегда это представляется возможным, например, весной в период цветения растений при наличии у человека поллинозной формы аллергии. В таких случаях приходится принимать антигистаминные лекарственные препараты. Если воспаление не проходит, усиливается, прибегают к помощи кортикостероидов.
Как предотвратить конъюнктивит?
Для этого нужно следить за гигиеной. Также рекомендуется заниматься спортом и принимать витамины. Многие возбудители конъюнктивита не представляют для человека опасности, если у него крепкий иммунитет. Кроме того, не затягивайте с визитом к врачу. Нельзя лечить конъюнктивит одними народными средствами. Уничтожить бактерии, вирусы, грибки отварами и травами не получится. Они помогают лишь немного ослабить симптомы недуга. Воздействовать на причины патологии необходимо соответствующими медикаментами, которые назначит врач.
Что и как делать при появлении признаков конъюнктивита, Вы также можете узнать на нашем сайте. Несколько слов об осложнениях. Они бывают только при неправильном лечении или полном его отсутствии. Воспаление может с конъюнктивы перейти на роговицу. Это проявляется в снижении зрения. Тяжелые гнойные формы заболевания способны привести к заражению внутренних структур глаза, вплоть до полного их расплавления, что бывает при панофтальмите. Этот патологический процесс заканчивается удалением глазного яблока.
Конъюнктивит — симптомы и лечение
Дата публикации 21 июня 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), вызванное аллергической реакцией, бактериями, вирусами, травмой или попаданием в глаз инородного тела. Заболевание проявляется отёком, покраснением, водянистыми или гнойными выделениями.
В России воспалительными заболеваниями глаз страдает до 18 млн человек, конъюнктивит среди них встречается у 12 млн пациентов. По статистике, на конъюнктивит приходится 40 % от всех заболеваний, выявленных на первом приёме у офтальмолога [5]. Заболевание поражает все возрастные группы, включая новорождённых (неонатальный конъюнктивит), которые тяжело переносят конъюнктивит из-за отсутствия должного иммунитета.
На приёме врачу важно адекватно оценить состояние пациента и исключить другие патологии, поскольку покраснение глаз характерно для многих болезней. К таким заболеваниям относятся воспаление роговицы, сосудистой оболочки и склеры, травмы, приступ глаукомы. Покраснение глаз часто не кажется пациентам опасным симптомом, и они лечатся самостоятельно, не обращаясь к врачу. Самолечение опасно тем, что заболевание может привести к серьёзным осложнениям [1][9]. В некоторых случаях конъюнктивит проходит самостоятельно, но в остальных переходит в хроническое состояние с периодическими рецидивами.
Возбудителями заболевания могут быть:
- стафилококк;
- стрептококк;
- гемофильная палочка;
- пневмококк;
- гонококк;
- дифтерийная палочка;
- хламидии;
- вирусы (например, аденовирусы);
- грибы (актиномицеты, аспергиллы).
К факторам риска относятся:
- иммунодефицитные состояния;
- хронические инфекции — гайморит, ангина, ринит, фарингит, бронхит, ОРЗ;
- несоблюдение правил гигиены и неправильный уход за контактными линзами;
- некачественная косметика;
- другие заболевания глаз — синдром сухого глаза, воспаление век, анатомические аномалии поверхности глаза и век;
- недавняя операция на глазах;
- травма [5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы конъюнктивита
Основные симптомы заболевания:
- покраснение;
- слезотечение;
- ощущение присутствия инородного тела в глазу и жжение.
Если вовлекается роговица, пациента беспокоит:
- боль в глазу;
- светобоязнь;
- спазм век;
Заболевание начинается с одного глаза, потом может перейти на другой. Иногда появляются плёнки серого цвета, которые легко снимаются ватной палочкой. Для каждого вида конъюнктивита характерно своё отделяемое. Водянистое отделяемое типично для вирусных и аллергических конъюнктивитов, гнойное — для воспаления бактериальной природы. Особенности проявлений различных видов заболевания представлены в таблице [1][2][18]:
| Вид конъюнктивита | Проявления |
|---|---|
| Бактериальный | начинается остро, отделяемое гнойное, обильное, иногда стекает через край века и засыхает на ресницах. Симптомы различаются в зависимости от возбудителя: • гонококк — заболевание начинается бурно с вовлечением роговицы, возможно образование язвы, без лечения быстро прогрессирует и переходит на второй глаз; у новорождённых может развиться со второго дня после рождения — воспаляются оба глаза, веки мягкие, отёчные, отделяемое обильное, гнойное со сгустками крови цвета «мясных помоев»; • синегнойная палочка — характерно обильное гнойное отделяемое, выраженный отёк, краснота век, возможно поражение роговицы вплоть до язвы; • хламидии — затяжное течение, много крупных и зрелых фолликулов с последующим их распадом и образованием рубцовой ткани, роговица мутнеет, проявляются поверхностные сосуды |
| Вирусный | • начинается с одного глаза, через несколько дней вовлекается второй глаз; • покраснение, обильное слезотечение, слизистое отделяемое; • иногда воспаляются верхние дыхательные пути, и повышается температура; • в слизистой оболочке возможно кровоизлияние и образование плёнок, которые можно снять ватным тампоном; • появляются сосочки и фолликулы; • в конце первой недели на роговице формируются округлые точечные маленькие образования, которые долго не рассасываются; • увеличиваются околоушные лимфатические железы |
| Аллергический | • краснота; • жжение; • зуд под веками; • светобоязнь; • сильный отёк; • образование сосочков и фолликулов разных размеров; • по краям роговицы появляются поверхностные инфильтраты (скопления клеточных элементов с примесью крови и лимфы) |
Патогенез конъюнктивита
Поверхностные ткани глаза имеют свою нормальную микрофлору, в которую входят стафилококки, стрептококки и другие микроорганизмы. В норме они находятся в равновесии и не причиняют дискомфорта. К заболеванию приводит снижение барьерных способностей, повышение количества микробов или заселение другими опасными паразитами.
Изменение микрофлоры в конъюнктиве может быть вызвано протиранием глаз грязными руками, износом мягких контактных линз, длительным приёмом местных антибиотиков, воздействием хлора в бассейне при плавании.
Конъюнктива выполняет защитную, увлажняющую, трофическую и барьерную функции. Нарушение этого барьера может привести к заражению.
Вторичная защита включает иммунные механизмы, осуществляемые сосудистой системой, иммуноглобулинами слёзной плёнки, антибактериальным ферментом лизоцимом, а также ополаскивающим действием слезы при моргании. Конъюнктива, как и любая ткань, отвечает на чужеродное вещество воспалительной реакцией.
Воспаление — ответ организма на повреждение, в ходе которого осуществляется переход белков плазмы и лейкоцитов крови из микроциркуляторных сосудов в очаг повреждения. В очаге воспаления скапливается огромное количество клеток крови, которые отвечают за иммунитет. При бактериальных инфекциях преобладают нейтрофилы, а при вирусных — лимфоциты. Ходом воспалительного процесса управляют вещества, которые высвобождаются из иммунных клеток. Эти биологически активные вещества называются медиаторами (посредниками). Под действием медиаторов увеличивается диаметр сосудов, что и обусловливает красноту глаз. Также повышается проницаемость сосудистой стенки, увеличивается выход воды из сосудов, приводя к развитию воспалительного отёка. При хроническом течении изменяются клеточные структуры эпителия. Специфика аллергического конъюнктивита состоит в том, что он развивается только при повторном воздействии чужеродного агента — аллергена [12].
Классификация и стадии развития конъюнктивита
По течению различают острый и хронический конъюнктивит.
По патогенному фактору конъюнктивит делят на две большие группы:
1. Инфекционный. Большая часть конъюнктивитов инфекционные, в зависимости от возбудителя они подразделяются на типы:
- бактериальный (гонококковый, пневмококковый, дифтерийный, катаральный неспецифический, вызванный синегнойной палочкой, хламидийный);
- аллергический (сезонный, лекарственный, эпидемический, весенний, крупнопапиллярный, атипичный, пузырчатка);
- грибковый (аспергиллёз, кандидоз, актиномикоз);
- вирусный (герпетический, аденовирусный, фарингоконъюнктивальная лихорадка, вирус контагиозного моллюска, эпидемический геморрагический и фолликулярный) [3].
2. Дистрофический. Дистрофический тип включает синдром сухого глаза, пингвекулу (новообразование бело-жёлтого цвета над слизистой конъюнктивы) и птеригиум (нарост ткани конъюнктивы на роговицу).
Конъюнктивит развивается в несколько этапов:
1. Заболевание начинается остро с отёка слизистой. Он проявляется как утолщение и вздутие ткани. Бывает, что слизистая настолько сильно отекает, что выпирает за глазную щель. Цвет отёчной ткани может быть нормальным, но иногда она имеет желтоватый оттенок.
2. Затем, обычно начиная со второго дня, появляется характерное для каждого вида отделяемое (водянистое, слизистое, гнойное). Гнойное отделяемое состоит из белых клеток крови, смешанных со слизью. Слизь с гноем выглядит также, как обычная слизь, за исключением того, что клетки крови придают ей беловатый оттенок. Отделяемое скапливается во время сна и обнаруживается рано утром. После смывания оно появляется снова через 10-15 минут. Вместе с этим опухают веки, они становятся напряжёнными и красными. По утрам веки склеены между собой и раскрываются с трудом, ощущается засоренность глаз. Иногда могут сформироваться плёнки из фибрина. Это вещество выглядит как жёлто-белое отложение, прикреплённое к конъюнктиве. В некоторых случаях снятие плёнки вызывает кровотечение.
3. С четвёртого или пятого дня отёк и краснота уменьшаются, а отделяемое становится скудным.
4. Далее происходит гипертрофия клеток эпителия с образованием многочисленных сосочков и фолликулов, которые можно увидеть при выворачивании век. Сосочки — это маленькие куполообразные узелки, из-за которых конъюнктива выглядит бугристой. Фолликулы — это частички лимфоидной ткани под эпителием. Они встречаются в сочетании с некоторыми специфическими видами воспаления, вызванными в основном хламидиями, аденовирусами, вирусом простого герпеса и токсическими реакциями на лекарственные препараты.
5. При длительном течении возникают дефекты роговицы в виде эрозии, в которой распространяется инфекция с развитием кератита — воспаления роговицы глаза, проявляющееся её помутнением, изъязвлением, болью и покраснением [16].
Осложнения конъюнктивита
Осложнения конъюнктивита могут варьироваться от лёгкого раздражения роговицы до тяжёлой потери зрения. Причинами осложнений могут быть:
- самостоятельное лечение при отсутствии точного диагноза и несоблюдение рекомендаций врача;
- неправильное лечение — для каждой формы инфекции требуется определённая группа препаратов, например антивирусными средствами не вылечить бактериальный конъюнктивит;
- подключение другого возбудителя — иногда на фоне вирусной инфекции присоединяется бактериальная флора;
- ослабленная иммунная защита;
- отсутствие гигиены;
- позднее обращение к офтальмологу — пациенты часто идут к врачу с уже имеющимися осложнениями;
- чрезвычайно патогенные микробы, такие как хламидии, гонококк и синегнойная палочка.
Осложнения конъюнктивита:
- кератит (воспаление роговицы);
- блефарит (воспаление век);
- рубцовые изменения;
- воспаление более глубоких структур (например, сосудистой оболочки);
- синдром сухого глаза.
Кератит — это повреждение роговицы, для которого характерна боль, светобоязнь и спазм век. При заболевании теряется прозрачность роговой оболочки и снижается острота зрения. Иногда происходит распад ткани с возникновением язвы, что свидетельствует о развитии заболевания. Язва роговицы является грозным осложнением, при котором может развиться рубцовое помутнение и произойти разрыв оболочки с выпадением внутренних структур глазного яблока. Если вовремя не вылечить это заболевание, то высок риск развития эндофтальмита — воспаления внутренних оболочек глаза [12].
Хронический конъюнктивит является провоцирующим фактором для развития воспаления век. Сопровождается краснотой и утолщением краёв век, жжением и болью, тяжестью век, чувствительностью к свету. Рубцевание конъюнктивы приводит к её укорочению, утолщению и изменению краёв век. Также деформируются контуры век и начинают неправильно расти ресницы, нарушается трофика слизистой с дальнейшим развитием синдрома сухого глаза. Если в процесс вовлекаются внутренние оболочки глаза, развивается иридоциклит — воспаление сосудистой оболочки и сетчатки, которое характеризуется болью, снижением зрения и светобоязнью. Отличительная черта заболевания — это возникновение спаек между зрачком и хрусталиком с возможным развитием вторичной глаукомы (повышение внутриглазного давления с последующей гибелью нервных волокон сетчатки и потерей зрения).
Другим опасным осложнением является хориоретинит — воспаление заднего отдела сосудистой оболочки. Приводит к безболезненному снижению зрения, появлению вспышек света и тёмных пятен перед глазами и искажению предметов.
Тип осложнений зависит от формы конъюнктивита: гонококк приводит к спайке между радужкой и роговицей и резкому падению зрения; аденовирус — к синдрому сухого глаза; герпес — к глубокому кератиту; хламидии — вызывают увеличение лимфоузлов и деформацию век из-за рубцовых изменений [10].
Диагностика конъюнктивита
Диагностика включает сбор анамнеза, проведение тщательного осмотра с выявлением клинических признаков, лабораторные обследования и дифференциальный диагноз.
1. Определение болезни всегда начинается со сбора анамнеза и включает следующие вопросы:
- когда началось заболевание;
- как давно появилась краснота глаз;
- какой характер отделяемого и его количество;
- есть ли болезненность, жжение, светобоязнь и размытость зрения;
- были ли травмы;
- присутствует ли ощущение засоренности глаз и инородного тела;
- использует ли пациент мягкие контактные линзы;
- были ли в прошлом проблемы с глазами;
- был ли недавний контакт с инфицированным больным или посещение эндемических очагов (Индия, Северная Африка, Юго-Восточная Азия),
- перенёс ли пациент воспаление ЛОР-органов и верхних дыхательных путей;
- есть ли сопутствующие заболевания, применял ли пациент сейчас или в недавнем прошлом лекарственные препараты, особенно обращают внимание на длительное лечение местными кортикостероидами.
2. Приступая к осмотру на щелевой лампе, врач обращает внимание на состояние глаз в целом, степень красноты и отёка слизистой конъюнктивы, цвет отделяемого, наличие плёнок и кровоизлияний. При подозрении на наличие инородного тела показан выворот век. Обязательно проводится тест с флюоресцеиновой тест-полоской, которая прокрашивает только повреждённые клетки эпителия и применяется, чтобы определить поражение роговой оболочки, особенно её периферической части. Также врач измеряет внутриглазное давление (при отсутствии обильного гнойного отделяемого и язвы роговицы) [11].
3. Важную роль для выявления возбудителя играют лабораторные обследования. Для этого под местной анестезией берётся мазок с конъюнктивальной полости. Это делают для выявления патогенных микроорганизмов и определения чувствительности к антибиотикам. Метод цитологии по Романовскому — Гимзе полезен для определения внутриклеточных хламидий. Полимеразная цепная реакция, иммуноферментный анализ позволяют выявлять бактерии, вирусы и грибы. Кроме того, характер воспалительной реакции отражается и на клеточном ответе. При вирусных инфекциях преобладают лимфоциты, при бактериальных — нейтрофилы, при аллергических реакциях — эозинофилы.
4. Дифференциальный диагноз проводят со следующими состояниями:
- острый приступ глаукомы;
- воспаление век, ячмень;
- острый дакриоцистит;
- кровоизлияние под конъюнктивой;
- склерит;
- кератит;
- иридоциклит;
- флегмона орбиты.
Неинвазивные исследования в виде компьютерной томографии или рентгенографии не играют значительной роли. Их проводят только если подозревают наличие основных заболеваний, таких как гайморит, синусит, орбитальный абсцесс и т. д. В этом случае также могут потребоваться консультации ЛОР врача, нейрохирурга, челюстно-лицевого хирурга и стоматолога. При выявлении определённых видов конъюнктивита (туберкулёзного, дифтерийного, гонококкового) показаны консультации дерматовенеролога, инфекциониста и фтизиатра [4].
Лечение конъюнктивита
Лечение зависит от типа заболевания. Если конъюнктивит вызван бактериальной инфекцией, назначаются антибактериальные капли. Антибиотики не лечат инфекцию, вызванную вирусом или аллергией [14]. При аллергическом конъюнктивите показаны определённые глазные капли, которые помогут с зудом и отёчностью. Помимо антибиотиков, в схему лечения входят нестероидные противовоспалительные препараты и кортикостероиды, заменители слезы, препараты, расширяющие зрачок, при поражении роговицы применяют заживляющие средства.
Цель лечения заключается в ликвидации клинического проявления, устранении возбудителя и предотвращении осложнений.
Важное правило лечения — не накладывать повязку. Под повязкой невозможны мигательные движения век, способствующие эвакуации из конъюнктивальной полости гнойного отделяемого. Это создаёт условия для развития микробной флоры и осложнений со стороны роговицы.
Для промывания полости от отделяемого используются растворы антисептиков:
- раствор фурацилина в разведении 1:5000;
- перманганата калия 1:5000;
- мирамистин 0,01 %;
- пиклоксидина гидрохлорид.
При лечении бактериальной инфекции применяют антибиотики в форме глазных капель. Однако при их назначении лечащий врач должен учитывать, что заболеваемость золотистым стафилококком с множественной лекарственной устойчивостью в последние годы продолжает расти. Кратность и продолжительность закапывания капель подбирается индивидуально. Конъюнктивиты, возбудителями которых является синегнойная палочка, гонококк и хламидии требуют лечения в условиях стационара [7].
К эффективным антибактериальным препаратам относят:
- аминогликозиды (тобрамицин) [6];
- макролиды (азитромицин) [13][19];
- фторхинолоны — исследования показали, что препараты из этой группы были наиболее эффективными против бактерий (моксифлоксацин, гатифлоксацин, ципрофлоксацин) [17].
При кератите возможно применение глазных мазей (колбиоцин, флоксал), которые лучше накладывать на ночь за нижнее веко. В дополнение к антибиотикам, в зависимости от степени выраженности, можно подключать антисептики (окомистин, витабакт).
Противовоспалительная терапия для снятия отёка и уменьшения воспаления включает:
- при выявленном возбудителе назначаются кортикостероиды (дексаметазон);
- в ином случае — нестероидные противовоспалительные средства (диклофенак, индометацин, непафенак, бромфенак).
С развитием кератита к препаратам подключаются:
- средства, расширяющие зрачок (тропикамид, атропин) для предотвращения возможного развития иридоциклита;
- заживляющие средства (дексапантенол, солкосерил).
При вирусном конъюнктивите, если не присоединилась вторичная инфекция, вместо антибиотиков назначаются препараты интерферона (офтальмоферон) и мазь ацикловир. Если на слизистой образовалась плёнка, то её следует осторожно удалить ватной палочкой.
Терапия аллергических состояний включает:
- приём системных антигистаминных лекарств (кларитин, супрастин, дифенгидрамин);
- местные глазные капели (олопатадин, азеластин) для снятия специфических симптомов, таких как зуд, светобоязнь, отёк, слезотечение.
- при выраженности клинической картины назначают глюкокортикостероиды (дексаметазон).
Для поддержания постоянства физиологической среды конъюнктивы применяют препараты искусственной слезы («Стиллавит», «Хило-Комод», «Систейн») [8].
Прогноз. Профилактика
При появлении признаков болезни очень важно не заниматься самолечением и придерживаться рекомендаций лечащего врача. Иначе это грозит осложнениями, которые трудно поддаются терапии. При правильно назначенном лечении прогноз благоприятный, заболевание обычно проходит за 1-3 недели. При переходе в хроническую форму необходимо продолжать лечение синдрома сухого глаза. Слишком частые обострения могут привести к рубцеванию ткани.
Профилактика:
- вирусные конъюнктивиты могут передаваться от человека к человеку, поэтому необходимо придерживаться правил гигиены — часто мыть руки, использовать чистое индивидуальное полотенце, стараться не трогать глаза руками;
- использовать качественную косметику, проверять её срок годности;
- предупреждать и лечить острые заболевания дыхательных путей, которые являются пусковым фактором конъюнктивита;
- избегать длительного воздействия ультрафиолетовых лучей, пыли, дыма;
- соблюдать рекомендации по ношению и уходу за контактными линзами, нельзя использовать их при первых признаках воспаления глаз или других органов [4].
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.